Fibromyalgie (Fibromyalgie-Syndrom, FMS) ist eine mit herkömmlichen Methoden der Schulmedizin nicht heilbare chronische Schmerzkrankheit unbekannter Ursache.
Kurz zusammengefasst
- Fibromyalgie wird manchmal noch der Gruppe der entzündlich-rheumatischen Erkrankungen zugeordnet, die Mehrzahl der Experten bezeichnet die Erkrankung jedoch inzwischen als „chronisches Schmerz-Syndrom“, weil weder entzündliche noch degenerative Prozesse nachweisbar sind.
- Charakteristische Symptome sind chronische Schmerzen in Muskeln und Sehnenübergängen in verschiedenen Regionen des Körpers sowie anhaltende Erschöpfung, Schlafstörungen, (Spannungs-)Kopfschmerzen, Reizdarm- und/oder Reizmagen-Beschwerden sowie psychische Beschwerden wie Depression.
- Die Behandlung basiert auf einem individuell-ganzheitlichen Therapiekonzept, das sowohl körperbezogene als auch psychotherapeutische Behandlungen umfasst.
- Fibromyalgie ist mit herkömmlichen Methoden nicht heilbar, mit einer individuell angepassten Behandlung jedoch gut in den Griff zu bekommen. Bleibende Schäden oder eine verkürzte Lebenserwartung sind nicht zu befürchten.
Inhaltsverzeichnis
Was ist Fibromyalgie?
Fibromyalgie (fibra = Faser, myos = Muskel, algie = Schmerz; Faser-Muskel-Schmerz) ist ein chronisches Schmerz-Syndrom unbekannter Ursache, das sich an verschiedenen Körperregionen abspielt und durch ein heterogenes Beschwerdebild mit dem Leitsymptom Schmerzen an Muskeln und Sehnenansätzen gekennzeichnet ist. Typischerweise treten gleichzeitig Begleitsymptome wie Schlafstörungen, körperliche und geistige Erschöpfung sowie psychische Beeinträchtigungen auf.
Fibromyalgie-Syndrom: wer erkrankt daran?
Hierzulande sind etwa 1,5 Millionen Menschen daran erkrankt, Frauen sind neunmal häufiger betroffen als Männer. Meist beginnt die Erkrankung zwischen 20 und 55 Jahren, im Kinder- und Jugendalter wie auch im höheren Lebensalter ist ein Ausbruch des Fibromyalgie-Syndroms selten.
Ist Fibromyalgie gleich Rheuma?
Lange Zeit wurde das Fibromyalgie-Syndrom (FMS) zu den rheumatischen Erkrankungen („Weichteilrheumatismus“) gezählt, doch weil weder ein entzündliches noch ein degeneratives Geschehen nachweisbar ist, ist diese Klassifizierung inzwischen umstritten.
Vielmehr wird die Erkrankung heute vornehmlich als „funktionelles somatisches Syndrom“ verstanden, das durch typische körperliche Beschwerden definiert ist (somatisches Syndrom), aber nicht durch körperliche Schädigungen verursacht wird.
Die Ursache hierfür ist nach wie vor unklar. Vermutlich führen verschiedene Faktoren dazu, dass die Schmerzverarbeitung im Gehirn verändert ist, was eine gestörte Schmerzwahrnehmung zur Folge hat.
Lebenserwartung bei Fibromyalgie
Obwohl die FMS-bedingten Schmerzen oft stark und äußerst belastend sind, führen sie nicht zu Schäden an Muskeln, Gelenken oder Organen. Und auch die Lebenserwartung wird durch die Erkrankung nicht verkürzt. Gleichwohl ist das Fibromyalgie-Syndrom eine chronische Erkrankung, die schulmedizinisch nicht geheilt werden kann und die Lebensqualität erheblich beeinträchtigt.
Symptome
Der Faser-Muskel-Schmerz (fibra = Faser, myos = Muskel, algie = Schmerz) ist das Leitsymptom der Fibromyalgie. Diese Schmerzen, die nicht nur in den Muskeln, sondern auch in deren Sehnenübergänge zu den Knochen verortet sind, zeigen sich nicht bei allen Betroffenen gleich, manche empfinden sie als „brennend” oder „schneidend”, andere als eher „dumpf” oder „bohrend”.
Woran erkennt man Fibromyalgie?
Anders als bei vielen anderen chronischen Erkrankungen, gibt es bei Fibromyalgie keine klar definierten Kriterien, mit deren Hilfe die Erkrankung zweifelsfrei erkannt beziehungsweise diagnostiziert werden kann.
Fest steht jedoch, dass Menschen mit Fibromyalgie dauerhaft unter mehr oder weniger intensiven Schmerzen in verschiedenen Bereichen ihres Körpers leiden und in der Regel zusätzliche Beschwerden wie anhaltende Müdigkeit und Erschöpfung haben, für die sich keine körperliche Ursache finden lässt.
Dieses heterogene Beschwerdebild kann inzwischen mittels verschiedener Fibromyalgie-Tests gut erfasst werden, sodass die Verdachtsdiagnose „Fibromyalgie“ in vielen Fällen bestätigt werden kann. Wertvolle Dienste kann zudem ein Symptomtagebuch leisten, das der Betroffene idealerweise mindestens vier Wochen lang vor dem geplanten Arztbesuch führt.
Wie lange halten Fibromyalgie Symptome an?
Bei allen Fibromyalgie-Patienten halten die Muskelschmerzen jedoch länger als drei Monate lang an und es sind immer mindestens vier verschiedene, oft wechselnde Körperregionen betroffen.
Was sind die wichtigsten Symptome?
Chronische, oft gelenknahe Schmerzen in Muskeln und Sehnenübergängen in verschiedenen Regionen des Körpers, die typischerweise mit Erschöpfung, Schlafstörungen, (Spannungs-)Kopfschmerzen, mitunter einem Reizdarm und/oder Reizmagen sowie psychischen Beschwerden wie innere Unruhe und depressive Verstimmungen einhergehen.
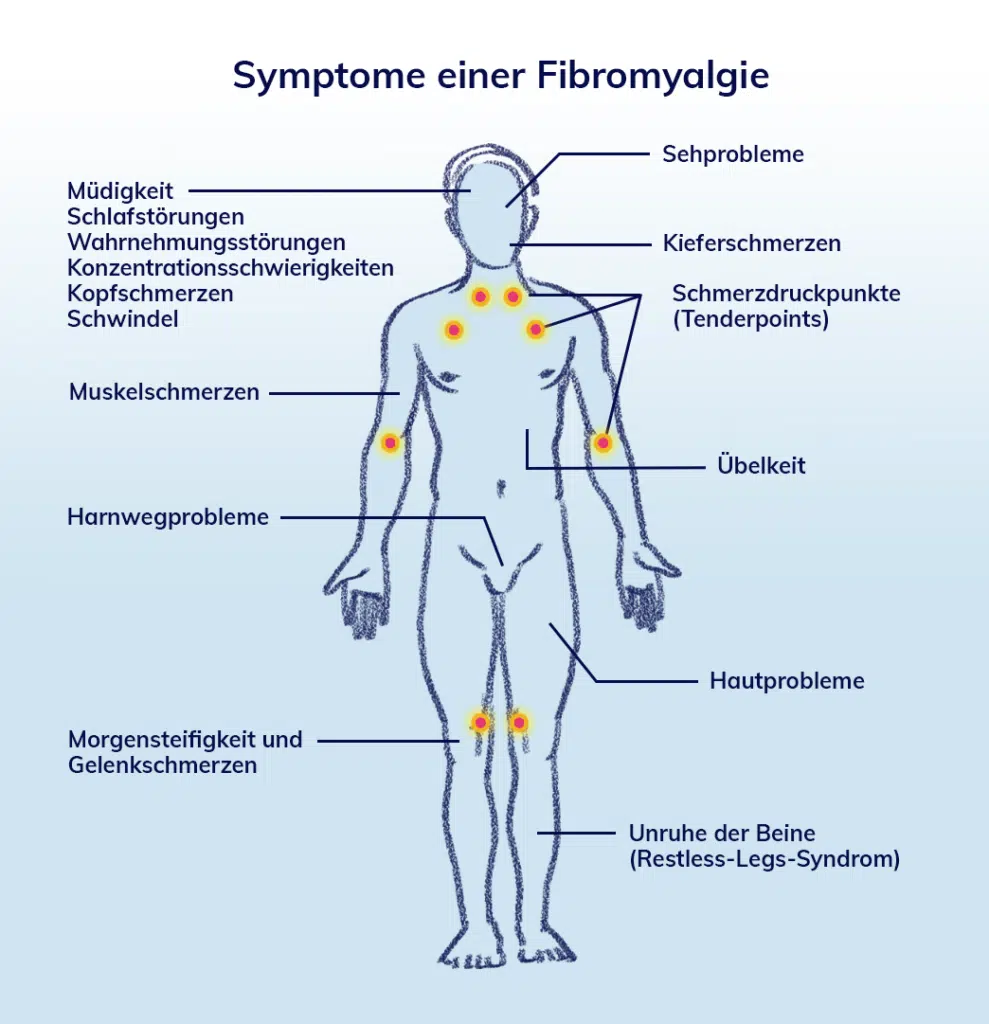
Wo treten Fibromyalgie Beschweren häufig auf?
Häufig stehen Nacken, Brustkorb, beide Arme und beide Beine als Schmerzorte im Vordergrund, ebenso können die verschiedenen Abschnitte des Rückens nahe der Wirbelsäule betroffen sein. Charakteristisch ist zudem, dass die Schmerzen zwar meist in der Nähe von Gelenken auftreten, die Gelenke selbst jedoch nicht betroffen sind.
Fibromyalgie: Triggerpunkte
Bei vielen Fibromyalgie-Patienten können durch Druck von außen auf bestimmte Druckstellen Schmerzen ausgelöst werden. Diese Druckpunkte sind über den ganzen Körper verteilt und befinden sich häufig an den Ansätzen von Sehnen; sie werden auch Tenderpoints oder Triggerpunkte genannt.
Lange Zeit galten die Tenderpoints als Erkennungsmerkmal der Erkrankung: Reagierten mindestens 11 der 18 Druckpunkte schmerzhaft, lautete die Diagnose „Fibromyalgie“.
Mittlerweile ist die Untersuchung der Tenderpoints, wenn überhaupt, nur noch eines von mehreren Diagnosekriterien. Vielmehr steht heute, neben den verschiedenen Untersuchungen zum Ausschluss anderer Krankheitsursachen, eine ausführliche Anamnese im Vordergrund der Diagnostik, bei der auch standardisierte Schmerzfragebögen beziehungsweise Schmerzskizzen herangezogen werden.
Weitere häufige Fibromyalgie Symptome sind:
- Spannungskopfschmerzen
- Morgensteifigkeit
- Gefühlsstörungen an Händen und Füßen
- Magen-Darm-Probleme (vor allem Reizdarm und/oder Reizmagen)
- Reizblase
- Probleme mit den Kiefergelenken
- psychische Beschwerden wie Nervosität, innere Unruhe, depressive Verstimmung, Antriebsschwäche, Konzentrationsprobleme
- Reizüberempfindlichkeit (zum Beispiel Licht-, Geräusch- oder Geruchsempfindlichkeit)
Reizüberempfindlichkeit bei Fibromyalgie
Viele Fibromyalgie-Patienten klagen über eine Überempfindlichkeit auf Reize: Schmerzreize werden überdurchschnittlich stark wahrgenommen, die Augen sind lichtempfindlich und/oder Geräusche werden als unangenehm laut empfunden.
Auch gegenüber Gerüchen oder Berührungsreizen auf der Haut kann eine Überempfindlichkeit vorliegen. Besonders hoch ist der Leidensdruck, wenn sich die Reizüberempfindlichkeit bei nahezu allen genannten Sinneseindrücken bemerkbar macht – dies geht mit einer erheblichen Beeinträchtigung der Lebensqualität einher.
Schlafstörung als Fibromyalgie Symptom
Weitere typische Fibromyalgie-Symptome sind Schlafstörungen mit einem Zerschlagenheitsgefühl am Morgen sowie eine ausgeprägte körperliche und geistige Erschöpfung (Fatigue).
Fibromyalgie-Symptome sind unberechenbar
Wie groß der Leidensdruck durch die Erkrankung ist, ist individuell verschieden: Während sich manche Patienten kaum in ihrem Alltag beeinträchtigt fühlen und auch gut auf die Therapiemaßnahmen ansprechen, sind andere in ihren Aktivitäten so stark eingeschränkt, dass sie zum Beispiel kaum oder gar nicht mehr ihren Beruf ausüben können.
Doch selbst die Fibromyalgie-Patienten, die alles in allem einen eher milden Verlauf haben, können sich an manchen Tagen deutlich schlechter als an anderen Tagen fühlen. Denn zum Wesen der Fibromyalgie gehört, dass sie eine sehr unberechenbare Krankheit ist, die manchmal sogar an einem einzigen Tag zwischen einer leichten und einer stark ausgeprägten Symptomatik hin und her pendeln kann.
Schweregrade der Fibromyalgie
Je nach Art und Ausprägung der Beschwerden lässt sich die Fibromyalgie in verschiedene Schweregrade unterteilen:
Leichtere Formen
Neben den chronischen Schmerzen in mehreren Körperregionen treten kaum oder gar keine anderen körperlichen und seelischen Beschwerden auf. Die Betroffenen fühlen sich in ihrem beruflichen und privaten Alltag nicht oder nur wenig beeinträchtigt.
Mittelschwere Formen
Die Fibromyalgie-Patienten leiden neben den chronischen Schmerzen in mehreren Körperregionen unter weiteren körperlichen und seelischen Beschwerden. Dadurch fühlen sich die Betroffenen in ihrem beruflichen und privaten Alltag eingeschränkt. In der Regel ist es ihnen jedoch weiterhin möglich, einen Großteil ihrer gewohnten Tätigkeiten auszuüben.
Schwere Formen
Neben den chronischen Schmerzen in mehreren Körperregionen leiden die Fibromyalgie-Patienten unter einer Reihe weiterer, stark ausgeprägter körperlicher und seelischer Beschwerden.
Dies hat zur Folge, dass sich die Betroffenen oft so stark in ihrem Alltag beeinträchtigt fühlen, dass sie ihren gewohnten Tätigkeiten in Beruf, Haushalt und Freizeit kaum mehr nachgehen können. Wer unter einer solchen schweren Form der Fibromyalgie leidet, benötigt oft Hilfe, zum Beispiel bei der Hausarbeit oder beim Einkaufen.
Fibromyalgie: Wie lange dauert ein Schub?
Das Fibromyalgie-Syndrom tritt oft in Schüben („Flares“) auf, die unterschiedlich leicht oder stark ausfallen und mindestens einen Tag, meist jedoch mehrere Tage andauern. Häufig können die Betroffenen einen Zusammenhang mit vorangegangenen Einflüssen oder Ereignissen herstellen, etwa schlechter Schlaf oder eine Stresssituation, aber auch ein Wetterwechsel oder körperliche Überanstrengung.
Ziel ist es deshalb, diese auslösenden Faktoren mithilfe einer individuellen Therapiestrategie möglichst zu vermeiden, zu der auch Anregungen für eine ausgeglichenere Lebensweise gehören sollten.
Wie entsteht Fibromyalgie?
Wie eine Fibromyalgie entsteht, ist bis heute nicht bekannt. Diskutiert werden verschiedene somatische, psychische und soziale Faktoren, die in Kombination das charakteristische Krankheitsbild des Fibromyalgie-Syndroms hervorrufen.
Ursachen
Obwohl das Beschwerdebild schon seit mehr als 100 Jahren bekannt ist, sind die Ursachen der Fibromyalgie bis heute unklar. Fest steht, dass der Erkrankung weder entzündliche noch degenerative Prozesse zugrunde liegen.
Deshalb gilt auch die oftmals angeführte Klassifizierung der Fibromyalgie als rheumatische Erkrankung inzwischen als überholt. Vielmehr gehen die Experten heute von einem multifaktoriellem Geschehen aus, das unter anderem eine funktionelle Störung der Schmerzverarbeitung im Gehirn zur Folge hat.
Dadurch könnte die Schmerzhemmung vom Gehirn bis hinunter zum Rückenmark (Zentrales Nervensystem) so stark herabgesetzt sein, dass offenbar schon schwache Reize genügen, um als Schmerzen wahrgenommen zu werden. Ob an diesem gesteigerten Schmerzempfinden auch Schädigungen der kleinen Nervenfasern und/oder eine erhöhte Konzentration bestimmter Botenstoffe (zum Beispiel Serotonin, Dopamin oder Cortisol) beteiligt sind, wird derzeit diskutiert.
Auffällig ist, dass ein Großteil der Fibromyalgie-Patienten zusätzlich an einer psychischen Beschwerden wie einer Depression oder Angststörung leidet. Zudem wird immer wieder darauf hingewiesen, dass einige Fibromyalgie-Patienten in ihrer Kindheit seelisch und körperlich misshandelt wurden, also Bindungsstörungen beteiligt sind. Die daraus abgeleitete Annahme, Fibromyalgie sei “nur psychisch” bedingt, hat sich jedoch als haltlos erwiesen.
Da das Fibromyalgie-Syndrom familiär gehäuft auftritt, gehen viele Experten davon aus, dass eine genetische Veranlagung ebenfalls eine Rolle spielt.
Hinzu kommen eine Reihe äußerer Faktoren, die das Krankheitsgeschehen der Fibromyalgie ungünstig beeinflussen:
- Anhaltende (berufliche oder private) Stressbelastungen mit den Folgen einer Nebennierenschwäche oder Burnout
- Unbehandelte psychische Probleme wie Depressionen oder Angststörungen
- Schlafmangel
- Körperliche Überanstrengung
- Andere Erkrankungen: entzündlich-rheumatische Erkrankungen, Dysbiose, Reizdarmsyndrom u.a.
- Wetterwechsel
- Rauchen
Fibromyalgie: Welcher Arzt ist zuständig?
Häufig wenden sich die Betroffenen zunächst an einen Orthopäden und/oder Rheumatologen, obwohl inzwischen einiges dafür spricht, dass FMS nicht zu den rheumatischen Erkrankungen gehört. Fakt ist jedoch, dass es den einen Facharzt für Fibromyalgie nicht gibt.
Experten plädieren deshalb dafür, dass Fibromyalgie-Patienten möglichst interdisziplinär von verschiedenen Fachärzten, Psychotherapeuten, Heilpraktikern, Ergotherapeuten und Physiotherapeuten betreut werden. Wichtig ist, dass der Therapeut mit dem Wesen der Erkrankung und den Behandlungsstrategien eng vertraut ist.
Welche Blutwerte bestimmen bei Fibromyalgie?
Bei der FMS sind sämtliche Blutwerte meist unauffällig. Gleichwohl ist eine Laboruntersuchung des Bluts ein unverzichtbarer Teil der Diagnostik, um sicher zu stellen, dass keine andere Ursachen die Beschwerden auslösen.
- Leber-, Nieren- und Schilddrüsenwerte zum Ausschluss einer organischen Erkrankung
- Blutzuckerwert zum Ausschluss einer Insulinresistenz oder Diabetes
- kleines Blutbild mit Ermittlung der roten und weißen Blutkörperchen (Erythrozyten und Leukozyten), der Blutplättchen (Thrombozyten) und des roten Blutfarbstoffs (Hämoglobin)
- Entzündungswerte (vor allem Blutkörpersenkungsgeschwindigkeit und CRP-Wert) zum Ausschluss einer akuten oder chronischen Entzündung, wie etwa eine rheumatoide Arthritis.
Wirksame Behandlung von Fibromyalgie
Eine kausale Therapie, die an der Ursache des Fibromyalgie-Syndroms ansetzt, gibt es nicht. Mithilfe einer individuell abgestimmten Kombination aus komplementärmedizinischen Verfahren ist es in vielen Fällen jedoch möglich, die Beschwerden deutlich und über lange Zeit zu lindern.
Fibromyalgie: was hilft wirklich?
Zur Linderung der Fibromyalgie-Beschwerden hat sich eine ganzheitliche Therapiestrategie bewährt, die nicht nur individuell auf das Beschwerdebild, sondern auch auf die persönlichen Lebensumstände abgestimmt ist.
In meiner Praxis für Homöopathie & Psychotherapie in München bin ich spezialisiert auf die multimodale Behandlung von psychosomatischen Beschwerden, das heißt eine verschiedene Maßnahmen umfassende, ganzheitlich ausgerichtete Behandlungsstrategie. Ziel ist es, die Beschwerden nachhaltig zu lindern und den Betroffenen darin zu unterstützen, dass es im Alltag (besser) gelingt, verstärkenden Faktoren wie Stress effektiv entgegenzuwirken.
Im Vordergrund stehen dabei vor allem nicht-medikamentöse Behandlungen, von denen die FMS-Patienten laut Studien insgesamt deutlich mehr profitieren als von einer Behandlung mit Medikamenten. Welche zum Einsatz kommen, richtet sich vor allem nach der Schwere des FMS-Symptome, aber auch nach den möglichen Begleiterkrankungen und den individuellen Lebensumständen des Betroffenen.
Gelingt es, mit der ganzheitlichen Therapie die Beschwerden weitgehend in Schach zu halten und findet der FMS-Patient darüber hinaus zu einer ihm und seinen Bedürfnissen gemäßen Lebensweise, ist eine weitgehend gute Lebensqualität trotz der Erkrankung möglich.
10 hilfreiche Tipps ohne Medikamente
- Entspannungsmethoden (Autogenes Training, Muskelrelaxation nach Jacobson u.a.) zum Abbau von Stress
- Kognitiv-verhaltenstherapeutische Schmerztherapie
- Humanistische Psychotherapie
- Gruppentherapie, um Bindungsstörungen zu heilen, eigene Potentiale zu entfalten und soziale Kompetenzen zu verbessern
- Körperbezogene Therapien, allen voran ein moderates, dem individuellen Leistungsvermögen angepasstes Ausdauertraining. Weitere bewährte Therapien sind zum Beispiel ein niedrig dosiertes Krafttraining, Faszientherapie, Dehnübungen und Wassergymnastik. Aktuelle Untersuchungen belegen, dass regelmäßiger körperlicher Bewegung bei der Behandlung der Fibromyalgie eine wichtige Bedeutung zukommt, von der Körper und Psyche gleichermaßen profitieren
- Bewegungstherapien wie Thai Chi, Qi Gong oder Yoga, mit denen zugleich ein nachhaltiger Entspannungseffekt erzielt werden kann
- Krankengymnastik
- Physikalische Therapien zur Schmerzlinderung, zum Beispiel Wärmetherapie
- Ernährungsumstellung hin zu einer überwiegend pflanzlichen Kost und wenig Fleisch sowie Heilfasten unter therapeutischer Aufsicht
- komplementärmedizinische Maßnahmen wie Klassische Homöopathie und Akupunktur
Viele Fibromyalgie-Patienten haben zudem gute Erfahrungen mit Patientenschulungen gemacht: Hier erhalten sie Anregungen und Maßnahmen für einen eigenverantwortlichen Umgang mit der Erkrankung, um so die Fibromyalgie und ihre Auswirkungen in Beruf und Alltag besser bewältigen zu können. Außerdem hat es sich bewährt, sich einer Selbsthilfegruppe anzuschließen.
Bei einem sehr schweren Krankheitsverlauf oder wenn der Betroffene psychisch übermäßig stark belastet ist, kann es notwendig sein, dass die Fibromyalgie-Therapie stationär, zum Beispiel in einer Rehabilitations- oder Schmerzklinik, oder ambulant in einer spezialisierten Tagesklinik erfolgt.
Die Therapiestrategie zur Verbesserung des Krankheitsbild eines Fibromyalgie-Syndroms ist langfristig angelegt, doch kann – und sollte – sie immer wieder an die jeweilige Situation (wie veränderte Schmerzintensität, verändertes Schmerzmuster, Verträglichkeit der Behandlung, Änderungen der Lebensweise etc.) angepasst werden.
Hierfür ist es wichtig, dass FMS-Patient und Therapeut in regelmäßigen Abständen gemeinsam die Wirksamkeit der jeweiligen Behandlung beurteilen. Dabei empfiehlt es sich, die Erfahrungen, die der Betroffene mit der Behandlung macht, in einem Symptomtagebuch festzuhalten.
Welcher Sport bei Fibromyalgie?
Studien zeigen, dass viele Fibromyalgie-Patienten in besonderem Maße von einer Ausdauersportart profitieren. Ob Walking, Nordic-Walking, Aqua-Jogging, Radfahren, Ergometertraining oder im Winter Skilanglauf – mit jeder dieser Sportarten werden zum einen Herz und Kreislauf gestärkt und zum anderen Muskeln, Sehnen und Gelenke auf moderate Weise trainiert.
Wichtig ist, die individuelle Leistungsgrenze herauszufinden und diese nicht zu überschreiten. So dürfen Häufigkeit und Intensität gegebenenfalls durchaus unter den empfohlenen 30 bis 40 Minuten zwei- bis dreimal pro Woche liegen – Hauptsache, die Ausdauersportart wird regelmäßig ausgeübt.
Welche Nahrungsergänzungsmittel bei Fibromyalgie?
Schmerzen und unspezifische Begleitsymptome der Fibromyalgie, wie Müdigkeit, Schlafstörungen, Morgensteifigkeit, Konzentrationsschwäche und Antriebslosigkeit lassen sich durch eine begleitende Mikronährstofftherapie positiv beeinflussen. Viele Fibromyalgie-Patienten leiden zudem unter einem Mangel an Vitaminen und Mineralstoffen, etwa an einem Mangel an Vitamin D oder Magnesium.
Müdigkeit, Konzentrationsschwäche und Antriebslosigkeit wirksam behandeln
Rhodiola Rosea (2 Packungen für 3 Monats-Kur)
Täglich 2 Kapseln, die Sie mit viel Flüssigkeit außerhalb der Mahlzeiten einnehmen. Enthält standardisierten Rosenwurz-Extrakt zur Unterstützung der körperlichen und kognitiven Leistungsfähigkeit in Zeiten vermehrter emotionaler, geistiger oder körperlicher Belastung. Die positiven Wirkungen auf das Nervensystem, die Konzentrationsfähigkeit und die Stressresistenz sind gut dokumentiert.
Stimmung aufhellen und Schlafqualität verbessern
Der Serotoninspiegel steht in engem Zusammenhang mit psychischen Veränderungen, wie beispielsweise depressive Verstimmungen, Angst und Panikzustände oder Aggressionen. Zusätzlich beeinflusst er direkt den Schlaf-Wach-Rhythmus und das Schmerzempfinden. Mit der Einnahme von 5-HTP kann über eine Erhöhung der Verfügbarkeit des Serotonins bei Fibromyalgie-Patienten eine deutliche Steigerung der Lebensqualität bewirkt werden:
5-Hydroxy-Tryptophan 100 (2 Packungen für 4 Monate)
Täglich 1 Kapsel mit viel Flüssigkeit einnehmen. Bei 5-HTP handelt es sich um eine Aminosäure, die eine direkte Vorstufe des Botenstoffs Serotonin ist. Serotonin trägt auch den Beinamen „Glückshormon“, da dieser Botenstoff maßgeblich an der Regulierung des Wohlbefindens beteiligt ist. Bitte kein Johanniskraut zusätzlich einnehmen.
Nachts besser schlafen, tagsüber entspannter und weniger Schmerzen
GABA 500 (ausreichend für 3-Monats-Kur)
Täglich 1 Kapsel mit viel Flüssigkeit außerhalb der Mahlzeiten einnehmen. GABA ist ein inhibitorischer Neurotransmitter, der die Erregbarkeit der Nervenzellen vermindert und damit eine beruhigende (sedative), angstlösende (anxiolytische), entspannende (muskelrelaxierende) und schlaffördernde Wirkung hat. Zur Unterstützung der schlaffördernden Wirkung sollte GABA abends eingenommen werden.
Schmerzen und Morgensteifigkeit wirksam behandeln
MSM Formula
Täglich 3 Kapseln mit viel Flüssigkeit einnehmen
+
MSM Gel
Mehrmals täglich dünn auf Muskeln und Gelenke auftragen und leicht einreiben. Wohltuendes Gel zum Auftragen auf die Haut mit der schwefelhaltigen Natursubstanz Methylsulfonylmethan, kurz MSM genannt, in Kombination mit Arnika, Kampfer und Menthol. MSM ist eine natürliche Schwefelverbindung, die auch in der Nahrung vorkommt. Es eignet sich zur Pflege, Kühlung und Entspannung der Haut, besonders im Bereich von Gelenken und Muskeln. Vor Gebrauch schütteln. Zur äußeren Anwendung. Nicht in der Nähe von Mund, Augen oder Schleimhäuten anwenden. Nicht bei Kleinkindern und Säuglingen sowie in Schwangerschaft und Stillzeit verwenden.
Welches Magnesium bei Fibromyalgie?
Menschen, die an einem Fibromyalgie-Syndrom erkrankt sind, sollten auf eine gute Versorgung mit Magnesium achten. Denn ein Mangel des Mineralstoffs kann die Schmerzen in Muskeln und Sehnenansätzen verstärken – und Fibromyalgie-Patienten leiden auffallend oft an einem Magnesium-Defizit. Wird dieser Mangel ausgeglichen, hat dies oft auch einen lindernden Effekt auf die Symptome. Mit der Ernährung lässt sich ein Magnesium-Mangel kaum beseitigen. Deshalb bietet sich eine Substitutionstherapie an.
Siebensalz Magnesium
2 Kapseln abends einnehmen. Siebensalz Magnesium liefert sieben verschiedene Magnesiumverbindungen. Damit wurde eine ideale Mischung aus unterschiedlich löslichen und magnesiumreichen Verbindungen entwickelt. Hierdurch wird eine gute Magnesiumversorgung erzielt – egal welche pH-Wert- Situation im Magen-Darm-Trakt vorherrscht. Denn jede Magnesiumverbindung ist unter den natürlich schwankenden pHWert-Bedingungen im Darmtrakt unterschiedlich gut löslich. Magnesium wird im Körper zur Aktivierung von Vitamin D benötigt, weil es unerlässlich für alle Enzyme im Vitamin-D-Stoffwechsel ist.
Vitamin D bei Fibromyalgie
Auffallend viele Fibromyalgie-Patienten leiden an einem Vitamin D-Mangel und profitieren von der Einnahme dieses wichtigen “Sonnenvitamins”. Ob ein Vitamin D-Mangel vorliegt, können Sie bequem von zuhause ermitteln: Vitamin D Test
Vitamin D3 Tropfen
Je nach Bedarf täglich morgens 1-3 Tropfen. 1 Tropfen enthält Vitamin D3 1.000 I.E.
Übersäuerung & Fibromyalgie
Wie auch bei vielen Beschwerden aus dem rheumatischen Formenkreis, ist ein gestörter Säure-Basen-Haushalt ein bedeutsamer Grund für eine erhöhte Schmerzempfindsamkeit. Sie können leicht mit dem Säure-Basen-Test herausfinden, ob Ihre Schmerzen damit in Zusammenhang stehen und bei einem säurelastigen Profil eine basische Ernährungs- und Lebensweise bevorzugen. Zu Beginn eignet sich als Umstellung:
Basenpulver Basogena 5e
Täglich einen gehäuften Teelöffel Pulver (4 g) in Wasser auflösen und sofort trinken. In zeitlichem Abstand zu einer Mahlzeit anwenden. Ein ausgewogener Säure-Basen-Haushalt liefert die Grundlage dafür, dass alle Vorgänge im Körper optimal ablaufen können und Leistungsfähigkeit und Vitalität lange erhalten bleiben. Menschen mit rheumatische Erkrankungen sind meist säurelastig.
Fibromyalgie: Welche Medikamente?
In Deutschland ist derzeit kein Medikament zugelassen, das speziell zur Behandlung des Fibromyalgie-Syndroms eingesetzt wird.
Fibromyalgie: Was hilft gegen die Schmerzen?
Gängige Schmerzmittel wie Paracetamol oder Ibuprofen haben keinen therapeutischen Effekt bei Fibromyalgie. Gleiches gilt für muskelentspannende oder kortisonhaltige Medikamente. In Phasen stark ausgeprägter Schmerzen zeigen jedoch folgende Arzneien eine gute Wirksamkeit:
- (Trizyklische) Antidepressiva in einer niedrigen Dosierung (zum Beispiel Amitriptylin oder Duloxetin, wenn gleichzeitig eine diagnostizierte Depression vorliegt). Diese Wirkstoffe mildern nicht nur eine depressive Verstimmung, sondern lindern auch Schmerzen und Schlafstörungen.
- Serotonin-Wiederaufnahmehemmer (SSRI) wie Fluoxetin und Paroxetin oder Noradrenalin-Wiederaufnahmehemmer (SNRI), zum Beispiel Duloxetin und Milnacipran, gehören ebenfalls zur Gruppe der Antidepressiva
- standardisierte pflanzliche Heilmittel wie Johanniskraut zum Einreiben bei leichteren depressiven Verstimmungen oder Arnika beziehungsweise Weidenrinde zur Linderung von (mäßig ausgeprägten) Schmerzen
Das könnte Sie auch interessieren:
Fibromyalgie Test
Fibromyalgie Ernährung
Vereinbaren Sie online einen Termin beim Spezialisten für Fibromyalgie in München
Erstellungsdatum:
16.07.2021
Autoren:
Markus Breitenberger, Heilpraktiker und Homöopath in eigener Praxis seit über 25 Jahren. Behandelt schwerpunktmäßig Menschen mit psychosomatischen Beschwerden. Autor von zwei Gesundheitsratgebern und zahlreichen medizinischen Fachartikeln.
Dr. Nicole Schaenzler, Philologin und Medizinjournalistin. Herausgeberin eines Gesundheitsmagazins und Fachautorin zahlreicher Bücher zu medizinischen Themen.
Quellen:
Deutsche Schmerzgesellschaft e.V.