Am 11. März 2020 wurde die weltweite Ausbreitung der Infektionskrankheit „Coronavirus Disease 19“, kurz COVID-19, von der Weltgesundheitsorganisation zu einer Pandemie erklärt. Was Sie über das SARS-CoV-2-Virus und COVID-19 wissen sollten, lesen Sie hier.
Kurz zusammengefasst
- Das Virus wird hauptsächlich durch virushaltige Tröpfchen und Aerosole übertragen;
- Risikogruppen sind insbesondere ältere und chronisch vorerkrankte Menschen;
- Inkubationszeit: 5-6 Tage;
- Häufige Symptome: Husten, Fieber, Schnupfen, Störung des Geruchs- und/oder Geschmackssinns;
- Eine ursächliche Behandlung ist nicht möglich; eine Impfung ist seit Ende Dezember 2020 verfügbar.
- Am 5. Mai 2023 hat die Weltgesundheitsorganisation (WHO) die Corona-Pandemie für beendet erklärt und den internationalen Gesundheitsnotstand aufgehoben.
- Eine gute Woche zuvor hatte die Ständige Impfkommission (STIKO) ihre allgemeinen Impfempfehlungen zu COVID-19 geändert.
Inhaltsverzeichnis
Was bedeutet SARS-CoV-2?
Hervorgerufen wird die Atemwegserkrankung COVID-19 durch das neuartige Coronavirus SARS-CoV-2, das Ende Dezember 2019 das erste Mal in der chinesischen Stadt Wuhan nachgewiesen wurde – und das bis dahin völlig unbekannt war.
„SARS“ steht für „Schweres Akutes Atemwegssyndrom“ und weist auf die enge Verwandtschaft zum SARS-Virus hin, das 2002/2003 eine Epidemie verursacht hat. Die Forschung läuft auf Hochtouren, um sich mit dem Wesen des Krankheitserregers wie auch mit Art und Verlauf der durch ihn hervorgerufenen und mitunter tödlich verlaufenden COVID-19-Erkrankung schnellstmöglich vertraut zu machen.
Was weiß man über SARS-CoV-2 und COVID-19?
Einige wesentliche Erkenntnisse, etwa zur Infektiosität des Virus oder zu den Übertragungswegen, konnten bereits gesammelt werden, andere, wie zum Beispiel die Frage nach den möglichen Langzeitfolgen einer durchgemachten COVID-19-Erkrankung, werden sich erst mit der Zeit klären lassen.
Bislang besteht die Strategie zur Eindämmung des Virus – und so für einen größtmöglichen Schutz für nicht-erkrankte Personen zu sorgen, insbesondere für Menschen, die aufgrund ihres Alters oder einer Vorerkrankung zur Risikogruppe angehören – in Maßnahmen, die zu massiven Einschränkungen des öffentlichen Lebens führen.
Übertragung
SARS-CoV-2-Viren vermehren sich millionenfach im Rachen eines Infizierten und werden dann von Mensch zu Mensch durch virushaltige Tröpfchen oder Aerosole übertragen.
Wie kommt es zu einer Corona-Infektion?
Zu einer Infektion kommt es, wenn SARS-CoV-2-Viren auf die Schleimhäute in Mund und Nase gelangen. Eine weitere Eintrittspforte ist sehr wahrscheinlich auch die Bindehaut des Auges.
Ansteckung durch Tröpfchen beim Reden, Niesen, Husten
Die größeren Speichel- oder Schleimtröpfchen, wie sie zum Beispiel beim Sprechen, Niesen oder Husten entstehen, sinken relativ rasch zu Boden.
Deshalb kann Abstand von mindestens 1,5 Metern zu anderen Menschen in Kombination mit der Niesetikette (in die Armbeuge husten oder niesen) die Ansteckungsgefahr deutlich verringern.
Ansteckung durch Aerosole in der Atemluft
Anders verhält es sich mit den sehr viel kleineren Aerosolen, die schon durch die bloße Atmung freigesetzt werden können: Sie können einige Minuten bis hin zu einigen Stunden in der Luft schweben und deshalb leicht eingeatmet werden – und so zu einer Infektion führen.
Aerosole wurden als Übertragungsweg zunächst unterschätzt. Mittlerweile weiß man jedoch, dass gerade ein längerer Aufenthalt in schlecht belüfteten Innenräumen in Zeiten der Corona-Pandemie mit einem hohen Ansteckungsrisiko verbunden ist.
Weil durch die Aerosole eine Übertragung des Coronavirus über größere Abstände möglich ist, genügt Abstandhalten als Schutzmaßnahme in diesem Fall nicht, sondern es muss zusätzlich gründlich gelüftet werden.
Ansteckung durch infektiöse Gegenstände
Doch auch wenn das Infektionsrisiko durch regelmäßigen Luftaustausch minimiert wird – vollständig beseitigen lässt es sich nicht. Über den Kontakt mit kontaminieren Oberflächen ist ebenfalls eine Ansteckung mit dem SARS-CoV-2-Virus möglich.
Deshalb ist eine weitere wichtige Schutzmaßnahme, sich gründlich mindestens 30 Sekunden lang die Hände zu waschen, wenn man einen potenziell kontaminierten Gegenstand berührt hat.
Ansteckung über infektiösen Stuhl
Als sehr gering wird die Ansteckungsgefahr von Experten eingeschätzt, wenn die Viren über den Verdauungsweg ausgeschieden werden. Zwar können sich SARS-CoV-2-Erreger auch im Stuhl von COVID-19-Patienten befinden, doch sind diese Viren kaum vermehrungsfähig und damit kaum infektiös, wie das Robert Koch-Institut angibt.
Ab wann ist eine infizierte Person ansteckend?
Ab wann und wie lange eine infizierte Person ansteckend ist, ist noch nicht endgültig definiert. Forscher der schottischen University of St. Andrews haben anhand einer umfangreichen Metaanalyse von 79 Corona-Studien zu SARS-CoV-2 (Journal Lancet Microbe, Band 2, Ausg. 1, E13-E22, 01. Januar 2021) jedoch jetzt die Vermutung vieler Experten bestätigt, wonach das Virus von infizierten Personen bereits in den ersten Tagen nach der Infektion in großen Mengen über die Atemwege ausgeschieden wird – auch von asymptomatischen Patienten.
Die Ansteckungsgefahr ist in der Zeit um den Symptombeginn am größten, wobei schon zwei Tage vor Auftreten der ersten Symptome eine Übertragung des Virus möglich ist. Und: Auch wer gar keine Symptome verspürt, kann ansteckend sein.
Können sich ungeborene Kinder mit dem Corona-Virus anstecken?
Französische Forscher haben zudem in einer Fallstudie nachgewiesen, dass das Virus auch über die Plazenta von der Mutter auf das ungeborene Kind übertragen werden kann. Damit wird bestätigt, dass Neugeborene sich ebenfalls mit dem Virus SARS-CoV-2 infizieren können.
Wie lange ist eine infizierte Person ansteckend?
Mit Dauer der Erkrankung nimmt die Ansteckungsfähigkeit ab. Die Virologen gehen davon aus, dass eine Ansteckungsgefahr bei milden Symptomen nicht länger als zehn Tage nach Beginn der Krankheitszeichen besteht. Bei einem schweren Verlauf wie auch beim Vorliegen einer Immunschwäche können die Betroffenen jedoch deutlich länger ansteckend sein – darauf weist das Robert Koch-Institut hin.
Die Entscheidung, ob eine Person als genesen und nicht mehr ansteckend gilt, trifft das zuständige Gesundheitsamt oder der behandelnde Arzt.
Wie lange dauert die Inkubationszeit?
Das SARS-CoV-2-Virus hat eine Inkubationszeit von fünf bis sechs Tagen – das ist die Zeit von der Ansteckung bis zum Ausbruch der Erkrankung. Es sind aber auch Fälle bekannt, bei denen die Inkubationszeit nur einen Tag bzw. bis zu 14 Tage gedauert hat.
Symptome
Der Ausbruch einer SARS-CoV-2-Infektion kann sich durch unterschiedliche Symptome äußern, die einzeln oder in Kombination auftreten können:
Häufige COVID-19-Symptome
- Geruchs- und Geschmacksstörungen
- Husten (produktiv oder unproduktiv)
- Fieber
- Kurzatmigkeit
- Schnupfen
- Halsschmerzen
- Allgemeine Abgeschlagenheit und Müdigkeit
Gelegentlich auftretende COVID-19-Symptome
- Atemnot
- Kopf- und Gliederschmerzen
- Appetitlosigkeit
- Bauchschmerzen, Übelkeit, Erbrechen und/oder Durchfall
- Augenbindehautentzündung
- Lymphknotenschwellung
Seltene COVID-19-Symptome
- Hautausschlag wie Hautbläschen
Wie unterscheidet sich Corona von Influenza?
Gerade in den ersten Tagen einer COVID-19-Erkrankung können die Symptome einer harmlosen Erkältungskrankheit oder – besonders in den Wintermonaten – einer Influenza ähneln.
Anders als eine Coronavirus-Infektion kündigt sich eine Influenza jedoch in den meisten Fällen durch einen plötzlichen und meist heftigen Beginn mit einem ausgeprägten Krankheitsgefühl und oft auch hohem Fieber an.
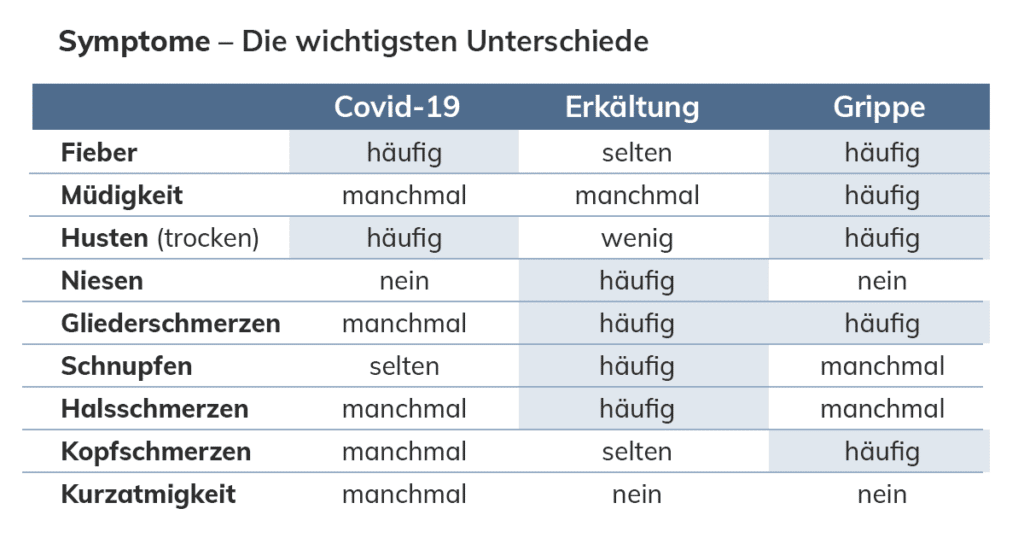
Letztlich erkennt nur ein Test sicher, ob die genannten Symptome durch eine SARS-CoV-2-Infektion verursacht werden.
Wie verläuft eine SARS-CoV-2-Infektion?
Eine Coronavirus-Infektion kann mehrere Erkrankungsphasen durchlaufen. Bei einem asymptomatischen bzw. milden Verlauf wird der COVID-19-Kranke nach der ersten Krankheitsphase (frühe Infektion) wieder gesund.
Demgegenüber ist ein schwerer Verlauf vor allem durch eine Beteiligung der Lunge gekennzeichnet (pulmonale Manifestation).
Hier kann sich eine dritte Phase anschließen. Diese sogenannte hyperinflammatorische Phase ist nicht die Folge einer unkontrollierbar gewordenen Virusvermehrung, sondern wird durch eine überschießende Immunreaktion hervorgerufen.
Milder Verlauf einer Corona-Infektion
Der milde Verlauf einer Corona-Infektion ist mit Abstand der häufigste: 81 Prozent, also in vier von fünf Fällen, fühlen sich die Betroffenen mäßig beeinträchtigt und die Infektion heilt von alleine wieder aus. Allerdings können auch Menschen, die nur leicht erkrankt waren, nach überstandener Infektion unter Folgeerscheinungen leiden. Häufig klagen die Betroffenen über anhaltende Müdigkeit, Merkstörungen und Gedächtnisprobleme. Aber auch Schwindel und Erbrechen scheinen öfter nach einer überstandenen COVID-19-Erkrankung aufzutreten.
Schwerer Verlauf einer Corona-Infektion
Bei etwa 14 Prozent der Covid-19-Erkrankten geht die Phase der „frühen Infektion“ nach etwa sieben bis zehn Tagen in einen schweren Verlauf über. Ausgangspunkt ist eine Ausbreitung des Virus in die Lunge, wo es eine Entzündung mit Atemnot auslöst.
Bei fünf Prozent der Betroffenen geht die Lungenentzündung in ein ARDS (Acute Respiratory Distress Syndrome) über, wodurch eine künstliche Beatmung notwendig wird. Die Gefahr eines lebensbedrohlichen Verlaufs nimmt zu, wenn es zu einer überschießenden Immunantwort (hyperinflammatorische Phase) kommt. Die Folge ist eine heftige Entzündungsreaktion, die den Umbau von Gewebe in der Lunge und anderen Organen initiiert.
So gehen die lebensbedrohlichen Lungenschäden bei COVID-19 wesentlich auf eine fehlgeleitete Immunreaktion zurück. Zudem können weitere Organe wie Nieren, Leber, Herz und/oder die Blutgefäße vom Krankheitsgeschehen erfasst werden – bis hin zur Entstehung einer Sepsis bzw. einem Multiorganversagen.
Gefürchtet sind auch Störungen der Blutgerinnung. Dadurch kann es zu einer gesteigerten Blutgerinnung und damit zu einem erhöhten Risiko für die Entstehung von Gefäßverschlüssen kommen. Forscher der Wiener Universitätsklinik für Innere Medizin I, Klinische Abteilung für Hämatologie und Hämostaseologie, haben ermittelt, dass zwischen 18 und 28 Prozent der COVID-19-Patienten mit einem schweren Verlauf eine Beinvenenthrombose oder Lungenembolie erleiden. Zudem steigt das Risiko für bakterielle Zweitinfektionen.
Von einem schweren Verlauf sind vor allem ältere Menschen und Patienten betroffen, die bereits an einer (chronischen) Vorerkrankung leiden. Aber auch jüngere, gesunde Menschen können schwer an COVID-19 erkranken und daran versterben. Warum einige Patienten einen schweren COVID-19-Verlauf überleben und andere nicht, ist nach wie vor unklar.
Die einzige Altersgruppe, bei denen eine COVID-19-Erkrankung zumeist mild verläuft, sind Kinder im Kindergarten- und Grundschulalter.
Muss man mit Atemwegssymptome zu Hause bleiben?
Auch wenn die Symptome erst einmal mild sind: Zeigen sich Anzeichen eines Atemwegsinfekts, ist es denkbar, dass eine COVID-19-Erkrankung dahinter stecken könnte, weshalb man sich mindestens fünf Tage lang in Isolation begeben sollte. Telefonisch lässt sich mit einem Arzt klären, ob auf das Coronavirus getestet werden soll oder nicht.
Bleibt es bei einem milden Verlauf, darf man das Haus erst dann wieder verlassen, wenn man 48 Stunden lang ohne Symptome war.
Was muss man tun, wenn Atemwegssymptome zunehmen?
Verschlechtert sich das Krankheitsbild, gilt es, den Arzt zu informieren oder die bundesweite Rufnummer des Kassenärztlichen Notdienstes 116117 anzurufen. In Notfällen, z.B. bei ausgeprägter Kurzatmigkeit bzw. Atemnot oder auch bei hohem Fieber, sollte der Notruf 112 gewählt werden.
Risikofaktoren für eine schwer verlaufende COVID-19-Erkrankung
Einige Faktoren erhöhen das Risiko, schwer an Covid-19 zu erkranken. Dazu gehören neben einem höheren Lebensalter auch:
- Diabetes
- Übergewicht bzw. Adipositas
- Bluthochdruck und andere Herz-Kreislauf-Erkrankungen
- chronische Lungenerkrankungen wie COPD
- chronische Nierenerkrankungen
- Krebserkrankungen
- angeborene bzw. erworbene Immunschwäche.
Ebenso gelten Rauchen und das männliches Geschlecht als Risikofaktoren.
So hat sich gezeigt, dass Frauen und Männer von einer SARS-CoV-2-Infektion zwar etwa gleich häufig betroffen sind, dass Männer jedoch häufiger schwerer erkranken und doppelt so häufig wie Frauen an COVID-19 versterben.
Corona-Test
Eine Infektion mit dem SARS-CoV-2-Virus lässt sich nur mithilfe spezieller Tests nachweisen. Zugleich ist das zielgerichtete Testen auf eine akute Coronavirus-Infektion die wichtigste Maßnahme, um Übertragungsketten zu durchbrechen und die Virusausbreitung einzudämmen.
Deshalb gehören gerade die Tests zum direkten Nachweis des Virus zu den Eckpfeilern der Pandemiebekämpfung. Wichtig zu wissen ist jedoch, dass:
Ein Test ist immer nur eine Momentaufnahme.
Theoretisch kann es sein, dass der negativen Diagnose von heute schon am nächsten Tag ein positives Testergebnis folgt.
Gründe für ein falsch negatives Ergebnis können zum Beispiel sein:
- Die Viruslast im Rachen für einen Nachweis noch zu gering, weil der Test zu früh im Infektionsverlauf durchgeführt wurde.
- Die Probe wurde nicht richtig entnommen.
Empfohlen wird, den Abstrichtupfer über ein Nasenloch tief in den Nasenrachenraum vorzuschieben. Der Zugang über den Mund zur hinteren Rachenwand wird zwar als angenehmer empfunden, er ist jedoch weniger sicher.
Direkter Virus-Nachweis mithilfe eines Nasen-Rachenabstrichs
Hierfür werden derzeit ein PCR-Test oder ein Antigen-Test genutzt.
Antigen-(Schnell-)Test
Im Unterschied zu PCR-Tests weisen Antigen-Tests nicht das Erbmaterial des Coronavirus nach, sondern dessen Proteinfragmente. Hierfür kommt eine Testkassette zum Einsatz, auf die eine Extraktionslösung mit der darin enthaltenen Probe aufgetragen wird.
Nach 15 bis 30 Minuten kann das Ergebnis abgelesen werden.
Der Antigen-Test kommt inzwischen immer häufiger zum Einsatz, den er hat gegenüber dem PCR-Test den großen Vorteil, das Ergebnis rasch direkt vor Ort liefert. Damit bietet sich der Antigen-Test vor allem dann an, wenn ein Kontakt mit mehreren Menschen bevorsteht und zeitnah geklärt werden muss, ob eine mögliche Infektion vorliegt, etwa wenn ein Besuch in einem Seniorenheim ansteht oder eine Akutbehandlung in der Notaufnahme eines Krankenhauses notwendig ist.
Auch lässt sich mit einem Antigen-Test zügig klären, ob die Erkältungssymptome durch eine Coronavirus-Infektion verursacht werden.
Damit ein Antigen-Test funktioniert, muss die vorhandene Viruslast zum Zeitpunkt des Tests hoch genug sein. Andernfalls kann eine Infektion diagnostisch nicht sicher erfasst werden. Dies ist einer der Gründe, weshalb Antigen-Tests im Vergleich zu PCR-Tests weniger zuverlässig sind.
Gerade hat die Überprüfung des Max Pettenkofer-Instituts der Münchener Ludwig-Maximilians-Universität zweier hierzulande häufig verwendeter Antigen-Schnelltests ergeben, dass sie nur sechs von zehn SARS-CoV-2-Infektionen erkennen – damit liegt die Trefferquote deutlich unter der des PCR-Tests.
Zudem kommt zeigt ein Antigen-Test häufiger ein falsch positives Ergebnis an als ein PCR-Test.
Laut Robert Koch-Institut muss deshalb ein positives Ergebnis im Antigen-Test immer durch einen PCR-Test bestätigt werden.
PCR-Test
Die Abkürzung „PCR“ steht für Polymerase-Kettenreaktion. In einem Labor werden aus der gewonnenen Probe zunächst Erbgutteilchen von Viren in zahlreichen Schritten vervielfältigt. Anschließend werden die PCR-Produkte mithilfe von speziellen Anfärbungen (Fluoreszenzfarbstoffe) sichtbar gemacht, analysiert und so die Viruslast bestimmt.
Der PCR-Test ist mit einer 97,8-prozentigen bis 99,7-prozentigen Treffsicherheit sehr zuverlässig.
Doch kann es vom Transport ins Labor bis zur Übermittlung des Ergebnisses bis zu 24 Stunden und länger dauern. Zu Zeiten des „Teststaus“ im vergangenen Herbst mussten die Getesteten teilweise bis zu einer Woche warten, bis sie erfuhren, ob sie infiziert waren oder nicht.
Wann ist der beste Zeitpunkt für einen PCR- oder Antigen-(Schnell-)Test?
Weil man inzwischen weiß, dass infizierte Personen bereits in den ersten Tagen nach der Infektion die Viren in großen Mengen über die Atemwege ausscheiden, kann ein Test bereits am dritten Tag nach Ansteckung ein positives Ergebnis anzeigen. Der günstigste Zeitpunkt ist jedoch die Phase um den Symptombeginn, also etwa fünf bis sechs Tage nach stattgefundener Infektion.
Antikörper-Nachweis im Blut
Ein Antikörper-Test eignet sich nicht zur Akutdiagnostik, doch lässt sich mit ihm zuverlässig feststellen, ob in der Vergangenheit (unbemerkt) eine COVID-19-Erkrankung stattgefunden hat. Derzeit setzen das Robert Koch-Institut und die Abteilung für Infektions- und Tropenmedizin des LMU Klinikums München im Rahmen von Studien Antikörper-Tests ein, um zu ermitteln, wie viele Personen in Deutschland bereits einen gewissen Immunschutz gegen das Coronavirus haben.
Antikörper sind erst einige Tage nach Beginn der Symptome nachweisbar. Deshalb wird empfohlen, erst ab vier Wochen nach einem möglichen Kontakt mit einer infizierten Person und frühestens zwei Wochen nach Symptombeginn einen Antikörper-Test durchzuführen.
Sind Corona-Schnelltests auch als Selbsttests erhältlich?
Am 24. Februar 2021 wurde vom Bundesinstitut für Arzneimittel und Medizinprodukte (BfArM) eine Sonderzulassung für zunächst drei Selbsttests mit CE-Zertifizierung für die Eigenanwendung verabschiedet – später sollen weitere folgen.
Seit März sind die Corona-Selbsttests im Handel und es ist möglich, dass auch Nicht-Mediziner einen Corona-Schnelltest in Apotheken, Drogerien und Discountern kaufen und selbst durchführen können. Vor allem Menschen, die stark ansteckend sind, werden von den Selbsttests erkannt.
Jedoch haben die Selbsttests eine hohe Fehlerrate. Ein negativer Selbsttest schließt nicht aus, dass man nicht ansteckend ist. Und falsch positive Ergebnisse treten häufig auf und müssen durch einen PCR-Test überprüft werden. Bis zu einem eindeutigen Ergebniss rät das BfArM, solle man “sich vorsichtshalber … zu Hause in Quarantäne begeben …”.
Insgesamt zeigen Selbsttests deutliche Schwächen und wenig überzeugende Vorteile in der Pandemieeindämmung. Bisher riet auch das BfArM zur Vorsicht beim Erwerb von Schnelltests für den Eigenbedarf, wie sie vor allem im Internet angeboten werden, da ausreichende Prüfungen bezüglich ihrer Zuverlässigkeit nicht grundsätzlich garantiert waren.
Anlass zu Kritik, Misstrauen und Vorsicht sind auch die Pläne von Spahn, Seehofer & Co., die in naher Zukunft Corona-Selbsttests als zusätzliche “Eintrittskarte” zu Theater, Kino und anderen vielbesuchten Orten einführen möchten – ein weiterer gefährlicher Schnitt in eine ohnehin schon gespaltene Gesellschaft.
Wer Selbsttest dennoch online kaufen möchte, sollte unbedingst darauf achten, dass sie auf der Liste des BfArM stehen.
Wie lange hält der Immunschutz an?
Wie lange nach einer durchgemachten SARS-CoV-2-Infektion ein Immunschutz besteht, ist noch unklar. Aktuelle Daten legen nahe, dass nicht mit einer lebenslangen Immunität gegen das Virus gerechnet werden kann.
Viele Experten gehen jedoch davon aus, dass man im Fall eines positiven Antikörpertests einige Monate lang immun gegen das Coronavirus ist.
Es sind allerdings Fälle bekannt, bei denen die Bildung von Antikörpern trotz nachweislich durchgemachter Infektion ausgeblieben ist – und somit auch kein Schutz vor einer zweiten Infektion besteht.
Wie verhält man sich bei einem positiven Testergebnis?
Fällt ein Corona-Test positiv aus, muss man mindestens zehn Tage zu Hause bleiben (und sich dort in Isolation zu begeben) – auch wenn man keine oder kaum Symptome verspürt.
Wichtig ist diesem Fall auch, sämtliche Kontaktpersonen der letzten 14 Tage zu informieren, denn auch sie müssen sich umgehend in Quarantäne begeben.
Quarantäne
Die Anordnung einer Quarantäne ist in Deutschland im Infektionsschutzgesetz (IfSG) geregelt. Ein Verstoß gegen die Quarantänevorschriften kann strafrechtliche Konsequenzen haben.
Sich in Quarantäne zu begeben, ist immer dann erforderlich, wenn eine Ansteckung nicht sicher ausgeschlossen werden kann, etwa, weil man aus einem Risikogebiet zurückkehrt ist, oder weil man engen Kontakt mit einem Infizierten hatte.
„Enger Kontakt“ bedeutet, dass man mindestens 15 Minuten mit einer infizierten Person persönlich gesprochen hat bzw. von ihr angeniest oder angehustet wurde.
Das Robert Koch-Institut empfiehlt für enge Kontaktpersonen (Kontaktperson 1) eine 14-tägige (häusliche) Quarantäne – gerechnet ab dem letzten Tag des Kontakts zur infizierten bzw. erkrankten Person. Die Quarantäne kann auf zehn Tage verkürzt werden, wenn ein Antigen-Schnelltest oder PCR-Test ein negatives Testergebnis anzeigen.
Für Personen, die aus einem ausgewiesenen Risikogebiet zurückkehren, besteht in der Regel die Pflicht, sich für zehn Tage in häusliche Quarantäne zu begeben.
Behandlung
Bislang sind keine medizinischen Maßnahmen bekannt, mit denen eine SARS-CoV-2-Infektion ursächlich behandelt werden kann. Bei einem milden Krankheitsbild richtet sich die Therapie deshalb vor allem nach den Symptomen.
Infrage kommen zum Beispiel – nach Rücksprache mit dem betreuenden Arzt – naturheilkundliche Anwendungen wie Wadenwickel zur Fiebersenkung, Hustensäfte und Lutschpastillen auf Kräuterbasis (etwa Thymian, Salbei) oder auch spezielle Teezubereitungen. Wichtig ist außerdem eine ausreichenden Flüssigkeitszufuhr.
Hilft Homöopathie bei einer Corona-Infektion?
Klassische Homöopathie kann zur Behandlung von Covid-19-Erkrankungen einen wichtigen Beitrag leisten. Über die Möglichkeiten einer wirkungsvollen homöopathischen Behandlung bei Corona-Infektionen haben international renommierte Ärzte im Januar 2021 in dem Webinar “Homöopathie in Zeiten der Pandemie” sehr vielversprechende Hinweise geben können.
Welche naturheilkundlichen Maßnahmen gibt es?
Bei einer mild verlaufenden COVID-19-Erkrankung bieten sich zur Linderung der Symptome auch naturheilkundliche Maßnahmen an. Vor allem die Phytotherapie hält einige Mittel bereit, die direkt dort ansetzen, wo sich das Virus millionenfach vermehrt: in den Schleimhäuten insbesondere des Rachens.
Im Folgenden sind drei Phytotherapeutika genannt, die derzeit Gegenstand von wissenschaftlichen Untersuchungen zur Beurteilung ihrer möglichen Therapieeffekte bei einer SARS-CoV-2-Infektion sind.
Ingwer
Studien legen nahe, dass die Scharfstoffe im Ingwer gegen Viren wirken und zudem sehr effektiv die Speichelproduktion ankurbeln. Eine feuchte Schleimhaut ist weniger angreifbar durch Viren als eine trockene. Am besten sollte ungeschälter frischer Bio-Ingwer, zum Beispiel als Teezubereitung, zur Anwendung kommen.
Einjähriger Beifuß (Artemisia annua)
Derzeit führen Forscher des Max-Planck-Instituts für Kolloid- und Grenzflächenforschung in Potsdam Untersuchungen durch, um herauszufinden, ob sich Extrakte aus dem einjährigen Beifuß als Wirkstoff gegen das Coronavirus SARS-CoV-2 eignen. Der Inhaltsstoff Artemisinin ist eines der wirksamsten Mittel gegen Malaria. Ob Artemisia annua auch im Kampf gegen die Corona-Pandemie eingesetzt werden kann, lässt sich allerdings erst beurteilen, wenn die Studien abgeschlossen sind.
Cistus
In Laborexperimenten (zum Beispiel von Forscherinnen am Institut für Virologie des Helmholtz Zentrums München) haben Extrakte der Zistrose (Cistus incanus) die Fähigkeit gezeigt, das Andocken von Viren an Zellen zu unterbinden und deren Infektiosität einzudämmen. Ihr antivirales Potenzial geht vor allem auf den hohen Polyphenolgehalt zurück. Cistus-Extrakte sind als standardisierten Fertigpräparate (zum Beispiel als Lutschpastillen) erhältlich, außerdem empfiehlt die Phytotherapie die Anwendung von Cistus als Teezubereitung.
Neben ausreichend Bewegung und Schlaf neben einer gesunden Ernährung empfehle ich zur Vorbeugung und im Krankheitsfall von COVID-19:
Cistus als Tee
+
ImmunoMyk, 90 Kapseln
Täglich 3 x 1 Kapsel mit viel Flüssigkeit zu den Mahlzeiten einnehmen. Kinder 1.-9. Lebensjahr: täglich 1 Kapsel; Kinder 10.-14. Lebensjahr täglich 2 Kapseln (Kapselinhalt kann auch in Wasser oder Tee gegeben werden). Kombiniert Vitalpilze (Reishi & Shiitake) mit pflanzlichem Vitamin C aus Acerola- und Camu-Camu-Fruchtextrakt plus Vitamin E und Zink.
+
Spenglersan Erkältungs-Set
Die Spenglersan-Immuntherapie zählt zu den sogenannten “Umstimmungstherapien”, die das Immunsystem nachhaltig anregen können. Therapieschema für ein unspezifisches Immuntraining für Erwachsene (6 Wochen): morgens, mittags, abends je 10 Sprühstöße in die Ellenbeuge einreiben. Bei Kindern wird dem Alter entsprechend ein Sprühstoß pro Lebensjahr dosiert, ebenfalls 3 x täglich.
+
Kolloidales Silber 25 ppm, 500ml
3 mal täglich 1 Teelöffel ca. 20 Sekunden im Mund spülen und dann schlucken. Kolloidales Silber tötet alle einzelligen Parasiten (Bakterien, Viren, Pilze) in kürzester Zeit ohne Nebenwirkungen ab. Sie werden erstaunt sein, wie schnell eine Besserung eintritt.
Gibt es Medikamente für COVID-19?
Es gibt keine ursächliche Behandlung von COVID-19. Mithilfe von bestimmten Medikamenten wird jedoch versucht, weiteren schwerwiegenden Begleiterscheinungen vorzubeugen bzw. sie zum Abklingen zu bringen. Dazu gehören zum Beispiel spezielle Kortikosteroide (Dexamethason) gegen eine überschießende Immunreaktion (hyperinflammatorischen Phase) oder blutverdünnende Medikamente, um der Bildung von Blutgerinnseln entgegenzuwirken.
In Universitätskliniken können neuerdings auch Präparate verabreicht werden, die Antikörper aus dem Blut von genesenen COVID-19-Patienten enthalten. Ziel ist es, auf diese Weise das Immunsystem des akut Erkrankten in die Lage zu versetzen, selbst das Virus unschädlich zu machen. Zu befürchten ist allerdings, dass diese Antikörper-Präparate wirkungslos sind, wenn die zu bekämpfende COVID-19-Erkrankung durch eine Virusvariante hervorgerufen wird.
Wann muss man mit Corona ins Krankenhaus?
Nimmt die COVID-19-Erkrankung einen schweren Verlauf, ist die Einweisung in ein Krankenhaus notwendig. Im Vordergrund der stationären Versorgung steht, schwere Komplikationen möglichst zu vermeiden, hierfür ist mitunter auch eine intensivmedizinische Betreuung notwendig.
Muss man mit Corona beatmet werden?
60 Prozent der Patienten auf Intensivstationen müssen künstlich beatmet werden. Dabei zeigt die Erfahrung, dass die Beatmungsdauer bei COVID-19-Erkrankten im Durchschnitt deutlich länger ist als bei Patienten mit einer klassischen Lungenentzündung.
Impfung
Weil es bislang nicht möglich ist, insbesondere eine schwer verlaufende COVID-19-Erkankung effektiv zu behandeln, setzen Wissenschaftler und Ärzte auf eine Impfung gegen eine Infektion mit dem SARS-CoV-2-Erreger.
Ein Meilenstein in der Medizin: Niemals zuvor wurde ein Impfstoff so schnell entwickelt, getestet und zugelassen wie die ersten Impfstoffe, die seit Ende Dezember 2020 zum Einsatz kommen. Die möglichen negativen Wirkungen auf den menschlichen Organismus wurden dabei weitestgehend bagatellisiert.
Das Coronavirus lässt sich nur dann stoppen, wenn 60 bis 70 Prozent der Bevölkerung gegen den Erreger geimpft ist – die Schwelle für die Herdenimmunität.
Corona-Impfung: Was ist neu?
Ende April 2023 hat die Ständige Impfkommission (STIKO) ihre allgemeinen Impfempfehlungen zu COVID-19 geändert.
Die STIKO empfiehlt nun keine routinemäßige Corona-Impfung mehr für gesunde Kinder und Jugendliche.
„Die bis dato vorliegende Evidenz zeigt, dass SARS-CoV-2-Infektionen bei Kindern und Jugendlichen in aller Regel problemlos verlaufen“.
Ständige Impfkommission (STIKO)
Die Ärztinnen und Ärzte für individuelle Impfentscheidung (ÄFI) sehen in der Rücknahme der allgemeinen Impf-Empfehlung für alle unter 18 Jahren eine überfällige Entscheidung der STIKO.
„Kinder haben nie eine COVID-19-Impfung gebraucht und werden sie auch in Zukunft nicht brauchen“
Dr. med. Alexander Konietzky (Vorstandssprecher der Ärztinnen und Ärzte für individuelle Impfentscheidung/ ÄFI)
Basisimmunität bei Erwachsenen durch Infektion möglich
Außerdem räumt die STIKO jetzt ein, dass sich eine Basisimmunität für Menschen im Alter von 18 bis 59 Jahren auch durch eine natürliche Immunität erzielen lasse. Ein dauerhafter Schutz kann demnach durch den mindestens dreimaligen Kontakt mit dem Erreger selbst, also durch Infektion, hergestellt werden.
Wie funktioniert ein mRNA-Impfstoff?
Ob Totimpfstoffe mit Virusproteinen, Vektorimpfstoffe mit einem Trägervirus (Vektor) oder mRNA-Impfstoffe – allen gemeinsam ist, dass sie dem Immunsystem Teile des SARS-CoV-2-Virus (Antigene) präsentieren, um so eine Immunität gegen den Erreger aufzubauen.
Sogenannte mRNA-Impfstoffe (mRNA = Boten-Ribonukleinsäure) sind die Impfstoffe der ersten Stunde. Anders als die Totimpfstoffe enthalten sie keine Virusproteine, sondern lediglich den genetischen Bauplan des SARS-CoV-2-Virus.
Dieser Bauplan wird mithilfe von Nanopartikeln (in Form von kleinsten Fetttröpfchen) in die Zellen eingebracht und enthält genau die Informationen, die die Zellen benötigen, um ein Virusmerkmal zu produzieren, das dann die angestrebte Immunantwort auslöst. Nach einer Weile wird der geimpfte mRNA-Impfstoff im Körper wieder abgebaut – ohne in das Erbgut des Geimpften eingegriffen oder Körperzellen künstlich „umprogrammiert“ zu haben – das zumindest ist die derzeit geltende offizielle Theorie. In der Praxis gibt es noch zuwenig Erfahrung, um das eindeutig bestätigen zu können.
Aktuelle Daten verweisen auf eine 95-prozentige und damit sehr hohe Wirksamkeit der mRNA-Impfstoffe an – gemessen sieben Tage nach der zweiten Dosis.
Für eine ausreichende Schutzwirkung werden zwei Impfdosen im Abstand von drei beziehungsweise vier Wochen verabreicht.
Auch wenn demnächst weitere Impfstoffe zugelassen werden, muss eine begonnene Impfserie mit dem gleichen Impfstoff abgeschlossen werden.
Hersteller und Experten gingen immer davon aus, dass die mRNA-Impfstoffe auch gegen die Coronavirus-Mutationen aus Großbritannien, Südafrika und Brasilien wirksam sind. In der Praxis bestätigt sich diese Annahme nicht durchgehend.
Impfen – was spricht dafür, was dagegen?
So beeindruckend die rasche Entwicklung der Impfstoffe gegen eine SARS-CoV-2-Infektion ist – so sehr sorgt sie zugleich für Verunsicherung:
- Wie sicher und verträglich sind die neuen Impfstoffe?
- Können auch noch zu einem späteren Zeitpunkt Nebenwirkungen auftreten?
- Fest steht: Die eine Wahrheit oder Gewissheit gibt es nicht – dafür liegen bislang einfach zu wenig Erfahrungswerte vor.
Und weil auch Langzeitstudien naturgemäß fehlen, lassen sich zum gegenwärtigen Zeitpunkt mögliche längerfristige Folgeerscheinungen ebenfalls nicht endgültig abschätzen.
Prof. Dr. med. David Martin und Dr. med. Georg Soldner, die sich für ein pseudonymisiertes COVID-19-Impfregister aussprechen, um eine Polarisierung in der Gesellschaft zu verhindern, die durch “Privilegien” für Geimpfte entstehen würde, nehmen dazu Stellung:
“Der entscheidende Beobachtungszeitraum für seltene, schwerwiegende oder erst in einer längeren Nachbeobachtungszeit sich manifestierende Nebenwirkungen ist derjenige, in dem ein Impfstoff erstmals breit in einer Bevölkerung eingesetzt wird – und gleichzeitig eine ausreichende Anzahl von Menschen nicht oder noch nicht geimpft worden sind, die biologisch und soziologisch mit den Geimpften hinreichend vergleichbare Eigenschaften aufweisen.”
Aus dieser Perspektive erscheint eine de fakto praktizierte indirekte Impfpflicht oder berufsgruppenbezogene Impfpflicht als der falsche Weg.
Richtig ist jedoch auch: Trotz des enormen Tempos, mit dem sowohl die Entwicklung als auch die Zulassung der aktuellen Impfstoffe erfolgt sind, wurden seitens der zuständigen Prüfstellen und Behörden keine Abstriche bei der Sicherheit gemacht. Vielmehr wurden im Rahmen eines beschleunigten Bewertungsverfahrens sämtliche vorgeschriebenen Qualitätsstandards eingehalten. So erfolgte auch die Zulassung der Impfstoffe auf der Basis, dass sie alle drei obligatorischen Phasen des klinischen Studienprogramms erfolgreich bestanden haben.
Aktuelle Daten legen nahe, dass mögliche Begleiterscheinungen wie Schmerzen an der Einstichstelle, Müdigkeit, Muskel- und Gliederschmerzen nach einigen Tagen von selbst wieder verschwinden und vornehmlich nach Verabreichung der zweiten Impfdosis auftreten; Menschen über 55 Jahren sind offenbar seltener davon betroffen als jüngere.
In der Praxis werden häufig erhebliche Nebenwirkungen, wie Schwäche und Erschöpfung nach der zweiten Impfdosis beobachtet: Long-Covid und Post-Vac-Syndrom.
Schwerwiegenden Impfkomplikationen, allen voran Krebs und Autoimmunerkrankungen werden als mögliche Folgen befürchtet.
Der Spiegel-Bestseller Corona Impfstoffe – Rettung oder Risiko des Autors und Biologen Clemens Arvay informiert differenziert und sauber recherchiert – sehr empfehlenswert!
Wie lange hält der Impfschutz?
Unklar ist, ob die Impfung vollständig vor einer Infektion schützt und wie lange die erzeugte Immunität anhält.
Können geimpfte Menschen Ungeimpfte anstecken?
Eine Infektion ist trotz Impfung möglich. Ein fatales Szenario, das zudem bedeutet, dass die angestrebte Herdenimmunität auch mit den neuen Impfstoffen nicht zu erreichen ist.
Umso wichtiger ist es, alle Geimpfte engmaschig über einen längeren Zeitraum zu beobachten. Nur so können verlässliche Informationen gesammelt werden, auf deren Grundlage der Nutzen gegen das Risiko einer Impfung individuell abgewogen werden kann.
Bis dahin lässt sich ein gewisses Restrisiko zum jetzigen Zeitpunkt nicht vollständig ausschließen. Aber auch das Nicht-Impfen birgt unkalkulierbare Risiken – bis hin zu der Gefahr, im Fall einer Ansteckung eben nicht mild, sondern schwer und sogar lebensbedrohlich an COVID-19 zu erkranken.
Letztlich bleibt es jedem selbst überlassen, sich für oder gegen die Impfung zu entscheiden – auch in Absprache mit der Familie. Dies gilt umso mehr, wenn ein Familienangehöriger zu einer Risikogruppe gehört und deshalb vor einer möglichen Coronavirus-Infektion geschützt werden muss.
Auch das Gespräch mit seinem Hausarzt oder Heilpraktiker, der mit der eigenen Krankengeschichte vertraut ist, kann bei der persönlichen Entscheidungsfindung helfen.
Vor diesem Hintergrund wäre es wünschenswert, dass die Impfung vom Arzt seines Vertrauens durchgeführt werden kann – und nicht in einem Impfzentrum von einem Arzt, den man gerade das erste Mal begegnet.
Vorbeugung
Am besten ist es natürlich das Infektionsrisiko auf ein Minimum zu reduzieren.
Wie kann man das Risiko einer Corona-Infektion senken?
Einen 100-prozentigen Schutz vor einer Infektion mit dem Coronavirus gibt es nicht. Experten haben jedoch die AHA+L-Formel entwickelt, die bedeutet:
- A = Abstand halten: Achten Sie auf einen Abstand von mindestens 1,5 Meter zu anderen Personen, und zwar nicht nur in Innenräumen, sondern zum Beispiel auch beim Einkaufen oder draußen im Gespräch mit dem Nachbarn. Verzichten Sie auf Körperkontakt wie Umarmungen oder Händeschütteln.
- H = Hygienemaßnahmen beachten: Waschen Sie sich regelmäßig – und insbesondere nach dem Berühren von potenziell kontaminierten Gegenständen wie Türklinke, Treppengeländer, Griff des Einkaufswagens etc. mindestens 30 Sekunden lang unter fließendem Wasser die Hände mit Seife. Ein Desinfektionsmittel ist sinnvoll, wenn Sie unterwegs sind und keine Gelegenheit haben, sich die Hände zu waschen. Fassen Sie sich nicht mit den Händen in das Gesicht, um zu verhindern, dass Sie Viren von Türklinken oder anderen Oberflächen in Mund, Nase oder Augen bringen. Wichtig ist zudem, die sogenannte Niesetikette zu beachten: nicht in die Hand, sondern in die Armbeuge niesen oder husten.
- A = Alltag mit Maske: Tragen Sie eine Mund-Nasen-Bedeckung immer dann, wenn Sie im öffentlichen Raum den Mindestabstand von 1,5 Metern zu anderen nicht sicher einhalten können. Inzwischen gilt in den meisten Bundesländern eine Vorschrift für das Tragen von OP-Masken oder auch Masken der Standards FFP2 oder KN95/N95, etwa im öffentlichen Personennahverkehr oder beim Einkauf. Wenn Sie eine Maske verwenden, die nicht dem FFP2-Standard entspricht, sollten Sie darauf achten, mindestens 1,5 Meter Abstand zu anderen Menschen zu halten.
- L = Lüften: Das richtige Lüften von Büros, Klassenzimmern, den Wartezimmern der Arztpraxis oder der Wohnung kann helfen, das Risiko einer Ansteckung mit dem SARS-CoV-2-Erreger über Aerosole zu verringern. Besonders effektiv ist Querlüften, bei dem über geöffnete gegenüberliegende Fenster und/oder Türen gelüftet wird. Auf diese Weise ist die Luft im Raum innerhalb weniger Minuten vollständig ausgetauscht. Wenn ein Querlüften nicht möglich ist, ist Stoßlüften die Methode der Wahl. Als Faustregel empfiehlt das Umweltbundesamt das Stoßlüften für mindestens zehn bis 15 Minuten, wobei im Sommer 20 bis 30 Minuten gelüftet werden sollte, während im Winter bei großen Temperaturunterschieden auch schon fünf Minuten ausreichend sein können.
Was kann man noch vorbeugen machen?
Bei der Bekämpfung des Corona-Virus liegt der Fokus bisher sehr stark auf dem Virus und der Wirt, also der Mensch wird dabei zu wenig beachtet. Aus der Resilienzforschung und der Salutogenese wissen wir aber:
Die eigenen Abwehrkräfte zu stärken, ist die beste Möglichkeit, um Infektionen vorzubeugen.
- Ernährung: saisonal, naturbelassen, möglichst vegetarisch, faser- und bitterstoffreich
- Genussmittelverzicht (insbesondere Alkohol und Zigaretten)
- Genügend Schlaf
- Regelmäßige Bewegung im Freien
- Wärmende Bäder mit Rosmarin und wärmende Einreibungen mit Malvenöl oder Lavendelöl
- Inhalationen und Dampfbäder zur Pflege der Schleimhäute
- Ausreichend Sonnenlicht oder Vitamin D einnehmen
- Gute Gedanken, Phantasien und Imaginationen
- Angenehme Umgebung mit zuversichtlichen, positiven Menschen
- Reizüberflutung meiden und innere Ruhe pflegen.
Erstellungsdatum:
5.2.2021
Autoren:
Dr. Nicole Schaenzler, Philologin und Medizinjournalistin. Herausgeberin eines Gesundheitsmagazins und Fachautorin zahlreicher Bücher zu medizinischen Themen.
Markus Breitenberger, Heilpraktiker und Homöopath in eigener Praxis seit über 20 Jahren. Autor von 2 Gesundheitsratgebern im GU-Verlag und zahlreichen medizinischen Fachartikeln.
Quellen:
Epidemiologischer Steckbrief des Robert-Koch-Institutes zu SARS-CoV-2 und COVID-19, Stand: 25.1.2021
Bundesministerium für Gesundheit
Max von Pettenkofer-Institut der Münchener Ludwig-Maximilians-Universität
Institut für Virologie am Campus Charité
Abteilung für Infektions- und Tropenmedizin am LMU Klinikum München
Max-Planck-Institut für Kolloid- und Grenzflächenforschung (MPIKG)
Cevik et al, SARS-CoV-2-, SARS-CoV- und MERS-CoV-Dynamik der Viruslast, Dauer des Virusausscheidens und Infektiosität: eine systematische Überprüfung und Metaanalyse. In: Journal Lancet Microbe, Band 2, Ausg. 1, E13-E22, 01. Januar 2021
Abteilung für Geburtshilfe und Gynäkologie, Krankenhaus Antoine Béclère, Universitätskliniken Paris Saclay. Alexandre J. Vivanti, Christelle Vauloup-Fellous, Transplazentare Übertragung der SARS-CoV-2-Infektion. In: Nature Communications (14. Juli 2020)