„Kommt mein Baby gesund zur Welt?“ – für Schwangere hat diese Frage allerhöchste Priorität. Umso wichtiger ist, dass der mütterliche Organismus dem Ungeborenen in jeder Phase der Schwangerschaft bis zu seiner Geburt genau die Bedingungen bietet, die es für seine gesunde körperliche und geistige Entwicklung benötigt. Eine wichtige Rolle spielt dabei der Hormonhaushalt der werdenden Mutter.
Inhaltsverzeichnis
- Welche Hormone sind wichtig in der Schwangerschaft?
- Bedeutung der Schilddrüse bei Kinderwunsch und Schwangerschaft
- Tabelle: Optimale TSH-Werte in der Schwangerschaft
- Schilddrüsenunterfunktion in Schwangerschaft
- Schilddrüsenüberfunktion in der Schwangerschaft
- Knoten in der Schilddrüse während der Schwangerschaft
- Postpartum Thyreoiditis – Autoimmunthyreoiditis nach der Geburt
- Vitamine: Beste Versorgung in der Schwangerschaft
- FAQ: Schilddrüsenwerte in der Schwangerschaft
Welche Hormone sind wichtig in der Schwangerschaft?
Hormone wie Östrogen, Progesteron oder das Schwangerschaftshormon HCG (humanes Choriongonadotropin), das vor allem im ersten Trimenon für die Aufrechterhaltung der Schwangerschaft unverzichtbar ist, sind essentiell für eine gesunde Schwangerschaft.
Aber auch Hormone, die das Ungeborene zunächst nicht selbst herstellen kann, sodass es vom mütterlichen Organismus mitversorgt werden muss, werden dringend in ausreichendem Maß benötigt. Dazu gehören die Schilddrüsenhormone (T3 und T4).
Schon bei Nicht Schwangeren mit Kinderwunsch ist eine gesunde Schilddrüsenfunktion eine wichtige Voraussetzung für die Fruchtbarkeit.
Da die Schilddrüsenhormone sämtliche Vorgänge im Körper bestimmen, kann sich sowohl eine Schilddrüsenüberfunktion (z. B. Morbus Basedow) als auch eine Schilddrüsenunterfunktion (etwa als Folge einer Hashimoto Thyreoiditis) negativ auf die Fruchtbarkeit auswirken.
Ist eine Schwangerschaft eingetreten, steigt der Bedarf an Schilddrüsenhormonen praktisch umgehend an. Und damit auch die Notwendigkeit einer erhöhten Jodzufuhr.
Schon eine leichte Unterversorgung mit Schilddrüsenhormonen kann die mütterlichen Stoffwechselvorgänge in eine Schieflage bringen und die gesunde Entwicklung des Kindes gefährden. Im schlimmsten Fall kommt es zu vorzeitigen Wehen oder gar zu einer Fehlgeburt.
Im folgenden Beitrag erfahren Sie, was es bei verschiedenen Schilddrüsenerkrankungen zum Schutz von Mutter und Kind unbedingt zu beachten gilt.
Sie können auch online einen Termin für eine persönliche Beratung vereinbaren:
Aufgaben der Schilddrüse
Die kleine schmetterlingsförmige Schilddrüse (Glandula thyreoidea) befindet sich an der Vorderseite des Halses unterhalb des Schildknorpels des Kehlkopfs – daher auch ihr Name.
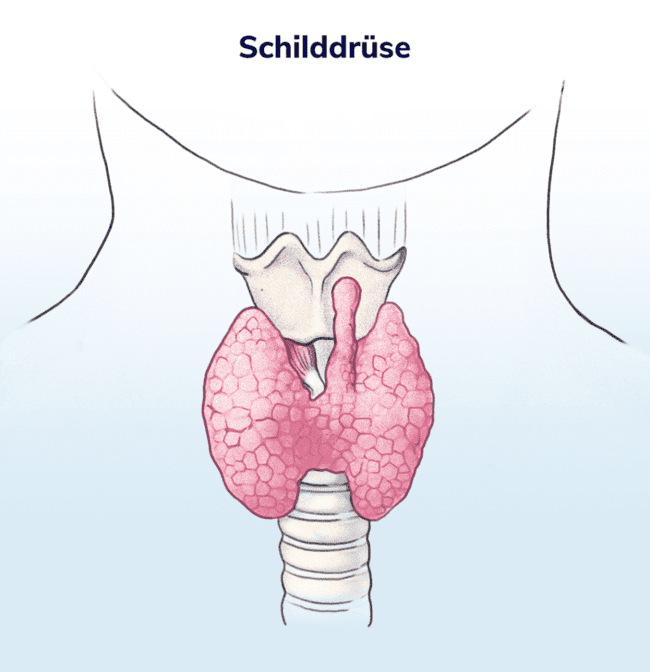
Als endokrine Drüse ist es ihre wichtigste Aufgabe, den Körper mit Hormonen zu versorgen, die wesentlich den Stoffwechsel, allen voran den Energiestoffwechsel, sowie den Kohlenhydrat-, Fett- und Eiweißstoffwechsel beeinflussen.
Aber auch auf Blutdruck und Herzaktivität, auf die Verdauung, Muskelkraft, Gehirnaktivität, Wärmehaushalt, das Körpergewicht – und nicht zu vergessen – auf die Psyche wirken die Schilddrüsenhormone ein.
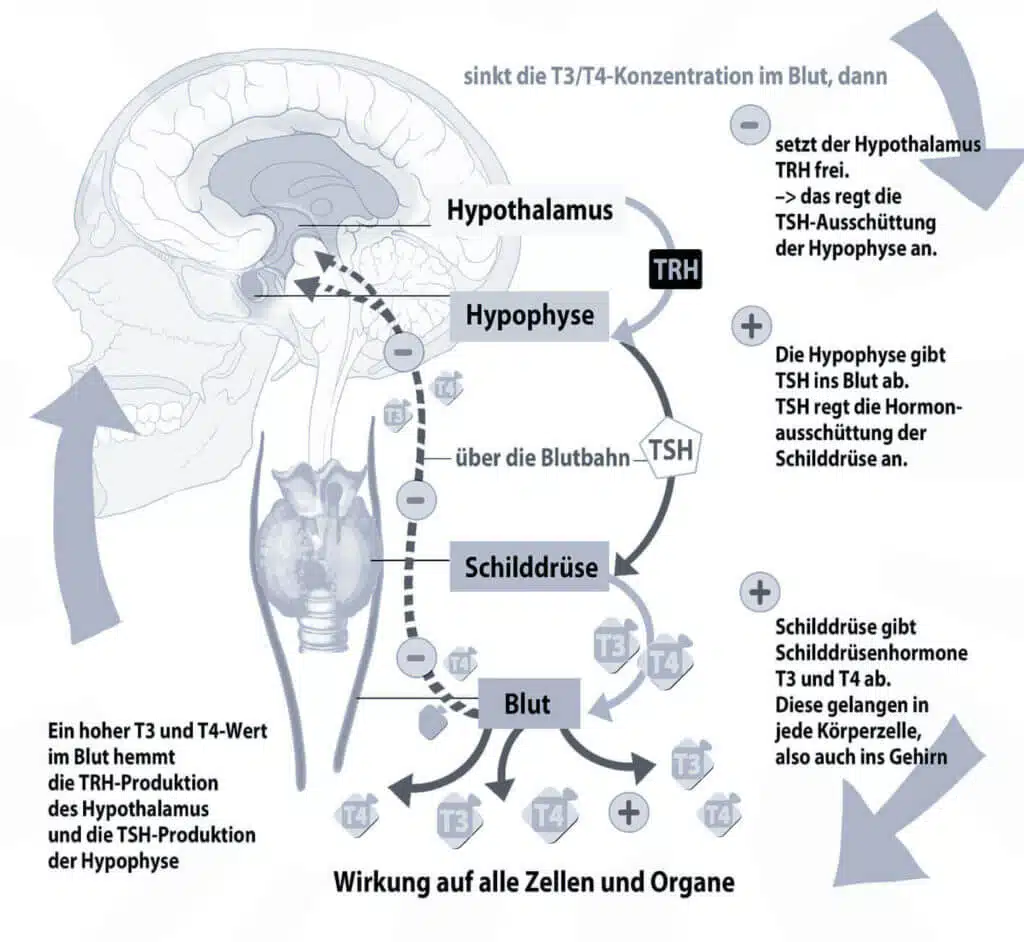
Der Körper benötigt mal mehr, mal weniger Schilddrüsenhormone. Damit die Schilddrüse ihre Hormonproduktion immer an den jeweils aktuellen Bedarf anpassen kann, ist sie Teil eines komplexen Regelkreises, das vom Gehirn und hier vor allem von Hypothalamus und Hirnanhangdrüse (Hypophyse) gesteuert wird.
So wird im Hypothalamus der Botenstoff TRH (Thyreotropin Releasing Hormone) gebildet, der die Hirnanhangdrüse stimuliert. Daraufhin produziert die Hirnanhangdrüse das Hormon TSH (Thyroid Stimulating Hormone), das nun die Schilddrüse zur vermehrten Hormonproduktion anregt.
Dass der Hypothalamus „weiß“, wann und in welcher Menge der Körper Schilddrüsenhormone braucht, liegt an seinen Rezeptoren, mit deren Hilfe die Hormonkonzentration im Blut gemessen wird: Ein zu hoher Spiegel an Schilddrüsenhormonen sorgt dafür, dass weniger TRH und damit auch weniger TSH gebildet wird, umgekehrt kurbelt eine zu niedrige Hormonkonzentration die Produktion von TRH und im nächsten Schritt TSH an. Diese stetige Wechselspiel wird auch Rückkopplungsmechanismus genannt.
Wenn von Schilddrüsenhormonen die Rede ist, sind die beiden Hormone Thyroxin (T4) und Trijodthyronin (T3) gemeint. Beide haben einen Jodanteil: Das Thyroxin besteht aus vier Jodatomen, das Trijodthyronin hat drei Jodatome. Neben T3 und T4 produziert die Schilddrüse außerdem das Hormon Calcitonin, das unter anderem den Knochenstoffwechsel beeinflusst.
Ohne Jod kann die Schilddrüse kein T3 und T4 bilden. Und da der Körper Jod nicht selbst herstellen kann, ist eine regelmäßige und ausreichende Jodzufuhr durch die Nahrung für die Funktionsfähigkeit der Schilddrüse unerlässlich. Das aufgenommene Jod wird dann in der Schilddrüse gespeichert, um jederzeit für die Herstellung der Schilddrüsenhormone zur Verfügung zu stehen.
Kann man ohne Schilddrüse leben?
Erwachsene Menschen können auch nach der Entfernung ihrer Schilddrüse normal weiterleben und müssen keine gravierenden Beeinträchtigungen befürchten, wenn das fehlende Schilddrüsenhormon in Form von Tabletten (L-Thyroxin) zugeführt wird.
Für Föten im Mutterleib ist ein ausgeglichener Schilddrüsenhormon-Stoffwechsel in der Schwangerschaft besonders wichtig, weil ihre eigene Schilddrüse erst im zweiten Schwangerschaftsdrittel richtig zu arbeiten beginnt.
Bedeutung der Schilddrüse bei Kinderwunsch und Schwangerschaft
Mit dem Thema “Schilddrüsenwerte in Schwangerschaft” sollten sich Frauen praktisch schon von Beginn ihres Kinderwunsches an beschäftigen. Wenn Sie also für die nächste Zeit ein Baby planen oder bereits schwanger sind, sollten Sie die Funktion Ihrer Schilddrüse und das Hypothyreose-Risiko deshalb so bald wie möglich überprüfen lassen.
Da die Schilddrüse während der Schwangerschaft besonders gefordert ist, kommt es zudem darauf an, im Blick zu behalten, ob das Organ sich verändert und Sie als werdende Mutter eventuell mit Medikamenten optimal eingestellt werden müssen.
Vereinbaren Sie online einen Termin für eine persönliche Beratung:
Auf jeden Fall empfehle ich allen Frauen mit Kinderwunsch, in der Schwangerschaft und Stillzeit eine optimale Zufuhr aller wichtigen Vitamine und Mikronährstoffe. Sie können diese in Reinform, also ohne Konservierungs- und Zusatsstoffe, über den Link bestellen:
Nutrifem MammaMia, 3 mal 90 Kapseln für 3 Monate
Täglich jeweils 1 Kapsel mit viel Flüssigkeit einnehmen. Alle wichtigen Vitamine, Mineralstoffe, Spurenelementen und Omega-3-Fettsäuren. Optimale Nährstoffversorgung vor, während und nach der Schwangerschaft, d.h. optimale Unterstützung der Gesundheit der werdenden Mutter und der Entwicklung des ungeborenen Kindes.
Tabelle: Optimale TSH-Werte in der Schwangerschaft
Die Lehrmeinung über den optimalen TSH-Wert in der Schwangerschaft ist nicht einheitlich, wobei vor allem die Definition des oberen TSH-Grenzwerts umstritten ist.
Ein Grund ist, dass der TSH-Referenzbereich – wie die Arbeitsgemeinschaft Geburtshilfe, Sektion maternale Erkrankungen (AGG) betont – von mehreren Faktoren abhängig ist.
So verweist die AGG beispielsweise darauf, dass bereits der regional unterschiedliche Jodstatus der Bevölkerung Einfluss auf den individuellen TSH-Wert nehmen kann.
Die gängigsten Referenzwert-Angaben (je Schwangerschaftsdrittel), angegeben in Milli-Einheiten pro Liter (mU/l):
1. Trimenon 0,1 bis 2,50 mU/l
2. Trimenon 0,2 bis 3,0 mU/l
3. Trimenon 0,3 bis 3,0 bzw. 3,5 mU/l
In den letzten Jahren werden diese Referenzwerte jedoch immer häufiger vor allem für die Beurteilung der Schilddrüsenfunktion bei Risikoschwangeren herangezogen (Quelle: Lazarus J., et al., 2014, Eur Thyroid J Guidelines 3: 76-94, Stand Juli 2016).
Hierzulande geht die AGG von einem optimalen TSH-Wert bis 2,5 mU/l aus und empfiehlt bei Werten darüber eine weiterführende Diagnostik durchzuführen.
Nach den internationalen Empfehlungen der American Thyroid Association liegt die Untergrenze des Normbereichs für TSH während der Schwangerschaft um etwa 0,2 mU/l unter derjenigen nicht schwangerer Frauen, die Obergrenze um 0,5 – 1,0 mU/l.
Für das 1. Trimenon gibt die American Thyroid Association in ihren Guidelines von 2017 einen Referenzwert von 0,1 bis 4,0 mU/l an (geltend für schwangere Frauen ohne eine bekannte Schilddrüsenerkrankung, ohne negative Anti-TPO und mit einer optimalen Jodversorgung). Im 2. und 3. Trimenon sieht die American Thyroid Association eine schrittweise Angleichung an die Werte außerhalb der Schwangerschaft vor: 0,2 bis 4,5 mU/l (2. Trimenon) und 0,3 bis 4,5 mU/l (3. Trimenon).
Damit verzichten die international gültigen Guidelines darauf, explizit trimenonspezifische Grenzwerte vorzugeben.
Optimaler TSH-Wert bei Frauen mit Kinderwunsch
Frauen mit Kinderwunsch, insbesondere, wenn eine In-Vitro-Fertilisation (IVF) geplant ist, sollten einen TSH-Wert zwischen 0,5 und 2,5 mU/l haben. Manche Therapeuten plädieren auch für einen Wert unter 2,0 mU/l.
Kann man schwanger werden mit erhöhtem TSH-Wert?
Die oben genannten Werte geben wohlgemerkt einen durchschnittlichen Messbereich wieder. Die individuelle Gesundheit einer schwangeren Frau und die Wahrscheinlichkeit, dass sie ein gesundes Kind gebären kann, ist nicht allein von diesen oft in ihrer Aussagekraft überinterpretierten Zahlen abhängig.
Ich habe bei meiner Arbeit als Heilpraktiker in München viele Frauen gesehen, die mit erhöhten TSH-Werten ein gesundes Kind zur Welt gebracht haben, wenn ausreichend Schilddrüsenhormone produziert wurden.
Andersherum kann es auch vorkommen, dass Frauen trotz normaler Laborbefunde unter Beeinträchtigungen ihres Wohlbefindens leiden. Dann ist es wichtig, genauer hinzuschauen und nicht vorschnell auszuschließen, dass die Probleme nicht doch mit einer Fehlfunktion der Schilddrüse bzw. mit einer unerkannt gebliebenen Schilddrüsenentzündung zusammenhängen.
Eine Hypothyreose, etwa infolge einer Hashimoto Thyreoiditis, kann bereits unentdeckt vor einer Schwangerschaft bestehen oder im Laufe der ersten Monate neu auftreten. Typische Beschwerden wie Müdigkeit, Abgeschlagenheit und Wasseransammlungen, können aber auch im Rahmen einer gesunden Schwangerschaft auftreten.
Sie sollten schon bei Kinderwunsch und spätestens bei den ersten Anzeichen für eine Schwangerschaft folgende Werte bestimmen lassen:
- TSH-Wert
- fT4 und fT3
- Schilddrüsenantikörper gegen Thyreoperoxidase (TPO-AK), gegebenenfalls auch Thyreoglobulin (TG-AK) zum Nachweis/Ausschluss einer Hashimoto-Thyreoiditis.
Wird eine Unterfunktion der Schilddrüse (Hypothyreose) festgestellt, sollte im ersten Schwangerschaftsdrittel alle vier Wochen und danach – stabile Werte vorausgesetzt – alle sechs Wochen bis zur Geburt eine Laborkontrolle erfolgen.
Die freien Hormone der Schilddrüse (fT4, fT3) in der Schwangerschaft
In der Schwangerschaft muss die mütterliche Schilddrüse sowohl die Mütter als auch die Kinder versorgen. Schon allein deshalb unterliegt sie vielfachen physiologischen Veränderungen. Als völlig normale Reaktion auf die gesteigerte Östrogenproduktion wird Ihr Arzt oder Heilpraktiker in der Regel Folgendes feststellen:
- Anstieg des thyroxinbindenden Globulins (TBG)
- Abfall des Schilddrüsen stimulierenden Hormons (TSH), vor allem in den ersten 13 Wochen, bis auf Werte, die bei 10-20 Prozent der werdenden Mütter sogar unter dem Referenzbereich einer Nichtschwangeren liegen.
Schilddrüsenunterfunktion in Schwangerschaft
Einige Frauen haben bereits von Geburt an eine Schilddrüsenunterfunktion. Bei anderen liegt ein ernährungsbedingter Mangel an Jod vor. Die häufigste Ursache für eine Schilddrüsenunterfunktion bei normaler Jodversorgung ist die Autoimmunerkrankung Hashimoto Thyreoiditis bei der die Schilddrüse chronisch entzündet ist.
Erfahren Sie mehr über Hashimoto-Thyreoiditis in meinem Buch: Hashimoto Ganzheitlich Behandeln

Formen der Schilddrüsenunterfunktion
Generell wird zwischen folgenden Ausprägungen einer Schilddrüsenunterfunktion (Hypothyreose) unterschieden:
- Latente Schilddrüsenunterfunktion:
TSH-Wert zwischen 2,5-10,0 mU/l bei normalen fT4-Werten und negativem TPO-AK-Testergebnis. Viele Ärzte raten jedoch bereits zu einer Behandlung, wenn der TSH-Wert höher als 4,0 mU/l ist. - Manifeste Schilddrüsenunterfunktion:
TSH-Wert > 2,5 mU/l-4,0 mU/l + fT4 unter Norm und/oder positivem TPO-AK-Testergebnis (Hinweis auf eine Hashimoto Thyreoiditis) oder TSH-Wert > 10,0 mU/l, unabhängig von fT4 und dem Nachweis von TPO-AK-Antikörpern.
Wie hoch ist das Risiko für eine Schilddrüsenunterfunktion in der Schwangerschaft?
- Zwei bis drei Prozent aller werdenden Mütter haben eine latente Hypothyreose und bei 0,3 bis 0,5 Prozent liegt eine manifeste Unterfunktion der Schilddrüse vor.
- Erhöhte Schilddrüsen-Antikörper (TPO-Antikörper), was meist ein Hinweis auf eine Hashimoto Thyreoiditis ist, wurden gemessen bei 50 Prozent aller Schwangeren mit latenter Schilddrüsenunterfunktion (Hypothyreose) und bei über 80 Prozent der schwangeren Frauen mit einer manifesten Schilddrüsenunterfunktion.
- In der gesamten Bevölkerung sind diese Antikörper bei ca. 10 Prozent der Menschen auffällig erhöht, wobei 80 Prozent davon weiblich sind.
- Bei positivem TPO-Antikörper-Status liegt das Risiko, innerhalb eines Jahres eine manifeste Schilddrüsenunterfunktion zu entwickeln, bei 5 Prozent.
Risiken der Schilddrüsenunterfunktion in der Schwangerschaft
Eine Schilddrüsenunterfunktion (Hypothyreose) im Verlauf der Schwangerschaft kann – je nach Form – ein ernstzunehmendes Risiko für eine Früh- oder Fehlgeburt darstellen.
Darüber hinaus kann es durch den anhaltenden Mangel an Schilddrüsenhormonen in der Frühschwangerschaft auch zu körperlichen und geistigen Entwicklungsstörungen des Ungeborenen kommen.
Behandlung der Schilddrüsenunterfunktion in der Schwangerschaft
Eine Schilddrüsenunterfunktion in der Schwangerschaft sollte immer ernst genommen werden und entsprechend ihrer Form engmaschig kontrolliert und fachgerecht behandelt werden. Dabei stehen unterschiedliche Therapiemöglichkeiten zur Verfügung.
Schulmedizinische Behandlung der Schilddrüsenunterfunktion in der Schwangerschaft
Wenn Ihre Gesundheitsprobleme eindeutig auf einen Mangel an Jod zurück zu führen sind, können Sie dies durch die Einnahme von Jodtabletten und/oder eine Umstellung auf jodreiche Kost unkompliziert beheben.
Phyto-Jod 200, 90 Kapseln
Täglich 1 Kapsel mit viel Flüssigkeit nach einer Mahlzeit einnehmen.
Sollte bei Ihnen eine manifeste Schilddrüsenunterfunktion festgestellt werden oder eine latente Schilddrüsenunterfunktion mit erhöhten Schilddrüsen-Antikörpern (TPO-AK), wird Ihr Arzt Ihnen in der Regel empfehlen, das Hormon L-Thyroxin über Tabletten zuzuführen.
Gleiches gilt bei einer leichten Unterfunktion, mit oder ohne erhöhten Schilddrüsen-Antikörpern, um den wichtigen TSH-Wert auf ein normales Niveau zu senken.
Subjektives Wohlbefinden bei einer Patientin vorausgesetzt, würde ich mich als Heilpraktiker diesem Rat nicht unbedingt anschließen. Gerade am Anfang einer Schilddrüsenunterfunktion bietet die Naturheilkunde und die Klassische Homöopathie sanftere, aber oftmals ebenso wirksame Alternativen.
Naturheilkunde und klassische Homöopathie bei Schilddrüsenunterfunktion in der Schwangerschaft
Um sicher zu gehen, dass eine werdende Mutter und ihr Kind während und nach der Schwangerschaft wohlauf sind, kommt es zunächst darauf an, die Laborwerte alle sechs Wochen zu bestimmen.
Zudem sollte im Abstand von drei bis sechs Monaten eine Ultraschall-Untersuchung vorgenommen werden, um eine eventuelle hormonelle Minderversorgung während der Schwangerschaft rechtzeitig zu erkennen.
Unter dieser Voraussetzung ist es bisweilen gar nicht zwingend nötig, von vorn herein mit Medikamenten Einfluss auf den Körper einer werdenden Mutter zu nehmen. Vielmehr kommt es darauf an, herauszufinden, warum die Schilddrüse nicht in vollem Umfang ihre natürliche Funktion erfüllt.
Dazu gehört eine ausführliche Anamnese, die auch die seelische Verfassung und die aktuelle Lebenssituation der Schwangeren mit einbezieht. Denn wie bei fast allen Krankheiten können die Psyche sowie bestimmte Ernährungsweisen und Gewohnheiten entscheidende Einflussfaktoren sein, die auch während der Schwangerschaft beachtet werden müssen.
Dies gilt insbesondere bei Autoimmunerkrankungen wie Hashimoto-Thyreoiditis, bei denen sich unser Körper im Grunde völlig unnatürlich verhält, indem er seine Abwehrkräfte gegen sich selbst richtet.
Lesen Sie mehr über Autoimmunerkrankungen in meinem Buch: Autoimmunerkrankungen in den Griff bekommen.

Schilddrüsenüberfunktion in der Schwangerschaft
Durch die natürlichen physiologischen Veränderungen der Schilddrüse während der Schwangerschaft kann es bei der werdenden Mutter aber auch zu einer Schilddrüsenüberfunktion kommen. Man spricht dann von einer Hyperthyreose. Sie liegt vor, wenn zu große Mengen der Schilddrüsenhormonen fT4 und fT3 produziert werden.
Wie erkenne ich eine Schilddrüsenüberfunktion in der Schwangerschaft?
Die gute Nachricht zuerst: Wenn Sie von einer leichten Schilddrüsenüberfunktion betroffen sind, müssen Sie sich in der Regel keine Sorgen um Ihr Baby machen.
Genau wie bei der Schilddrüsenunterfunktion passiert es oft, dass die Erkrankung zunächst unerkannt bleibt, weil die Symptome unterschiedlich stark ausgeprägt sein können. Typische Anzeichen sind z.B. Gewichtsverlust trotz ausreichender Nahrungsaufnahme, Bluthochdruck und erhöhte Temperatur sowie Nervosität und Reizbarkeit.
Bei einer stärkeren Schilddrüsenüberfunktion schwillt die Schilddrüse an, sodass es unangenehm sein kann, Kleidungsstücke zu tragen, die eng am Hals anliegen. Zudem können die Augäpfel auffällig hervortreten (endokrine Orbitopathie).
Frauen mit starker Überfunktion der Schilddrüse können oft ohne medizinische Behandlung gar nicht schwanger werden.
Um sicher zu gehen, dass Sie und Ihr Kind während der Schwangerschaft nicht gefährdet sind, sollten Sie bei Babywunsch oder einer Schwangerschaft auch hier folgende Werte überprüfen lassen:
- TSH-Wert
- fT4 und fT3
- TSH-Antikörper-Wert (TRAK)
Ursachen einer Schilddrüsenüberfunktion in der Schwangerschaft
Eine leichte Überfunktion der Schilddrüse tritt bei zahlreichen werdenden Müttern in den ersten vier Monaten durch einen erhöhten Wert des Schwangerschaftshormons hCG auf.
Typische Anzeichen dieser Gestationshyperthyreose sind übermäßige Übelkeit sowie Erbrechen. Meist klingen diese in der 14.-18. Schwangerschaftswoche auch ohne Behandlung wieder ab und es bedarf deshalb keiner medikamentösen Therapie.
Die häufigste Ursache der Schilddrüsenüberfunktion in der Schwangerschaft ist der Morbus Basedow, eine Autoimmunkrankheit, bei der fast immer Antikörper, allen voran ein erhöhter TSH-Rezeptor-Antikörper-Wert (TRAK), feststellbar ist. Dieser Wert muss dann monatlich kontrolliert werden.
Bei einer Schilddrüsenüberfunktion wird im Allgemeinen zwischen folgenden Ausprägungen unterschieden:
- Subklinische Schilddrüsenüberfunktion: TSH < 0,01 mU/l, bei normalen fT4 und fT3
- Manifeste Schilddrüsenüberfunktion: TSH < 0,01 mU/l, bei erhöhten fT4 und fT3
Vergleichsweise selten kann auch eine sogenannte Schilddrüsenautonomie zu einer Schilddrüsenüberfunktion in der Schwangerschaft führen. Ursache hierfür ist fast immer ein chronischer Jodmangel, der zur Bildung von thyreoidalen Wachstumsfaktoren führt. Dadurch kommt es allmählich zu einer ungesteuerten Produktion von Schilddrüsenhormonen, die unabhängig vom eigentlichen Bedarf ausgeschüttet werden.
Potentiell möglich, aber noch seltener, kann eine Schilddrüsenüberfunktion in der Schwangerschaft auch durch eine sogenannte Hyperthyreosis factitia verursacht werden. Dabei nimmt die Patientin versehentlich oder bewusst – zur Gewichtsreduktion – eine zu hohe Dosis an Schilddrüsenhormonhaltigen Medikamenten ein.
Wie hoch ist das Risiko für eine Schilddrüsenüberfunktion in der Schwangerschaft?
Eine latente, subklinische Schilddrüsen-Überfunktion tritt bei 10 bis 20 Prozent der schwangeren Frauen vorübergehend auf.
Zu einer manifesten Schilddrüsen-Überfunktion kommt es bei 0,1 bis 1,0 Prozent aller Schwangerschaften. Dabei können negative Folgen für Mutter und Kind entstehen, wie eine erhöhte Rate an Fehl- und Frühgeburten, Präeklampsie (erhöhter Blutdruck + Eiweiß im Urin + Ödeme), Plazentaablösung, Herzrhythmusstörungen und Wachstumsstörungen in der Fetalzeit.
Die häufigste Ursache der Schilddrüsen-Überfunktion in der Schwangerschaft ist mit 85 Prozent der Morbus Basedow.
Risiken der Schilddrüsenüberfunktion in der Schwangerschaft
Wie die Schilddrüsenunterfunktion, birgt auch die Schilddrüsenüberfunktion in der Schwangerschaft erhebliche Risiken für Mutter und Kind.
So erhöht eine manifeste Hyperthyreose in der Schwangerschaft das Risiko für Früh- und Fehlgeburten. Außerdem kann es zu Fehlbildungen beim Ungeborenen sowie einem geringen Geburtsgewicht und Regulationsstörungen (Schreibaby) kommen. Zu den Risiken für die Mutter zählen eine Praeklampsie, umgangssprachlich auch Schwangerschaftsvergiftung genannt, sowie eine Herzinsuffizienz.
Behandlung der Schilddrüsenüberfunktion in der Schwangerschaft
Frauen mit leichter Schilddrüsenüberfunktion sollten Ihre Werte zwar regelmäßig kontrollieren lassen, bedürfen jedoch in den meisten Fällen keiner medikamentösen Behandlung.
Wurde bei Ihnen hingegen Morbus Basedow diagnostiziert, sollten Sie nur schwanger werden, wenn durch gezielte Maßnahmen ein ausgeglichener TSH-Wert erreicht ist. Durch die recht auffälligen Symptome wie ggf. hervortretende Augen, Anschwellen der Schilddrüse, Durchfall sowie starkes Schwitzen wird der Morbus Basedow fast immer bereits vor der Schwangerschaft erkannt.
Schulmedizinische Behandlung der Schilddrüsenüberfunktion in der Schwangerschaft
Ein bereits kontrollierter und in der Schwangerschaft wieder ausbrechender Morbus Basedow wird ebenso wie ein neu diagnostizierter mit Medikamenten behandelt, welche die Hormonproduktion der Schilddrüse hemmen.
Diese sogenannten Thyreostatika heißen beispielsweise Carbimazol oder Thiamazol. Wegen der möglichen negativen Nebenwirkungen für Mutter und Kind ist die Anwendung auf das zweite und letzte Schwangerschaftsdrittel begrenzt.
In der Stillzeit sind Dosen von 20-30 mg Thiamazol meist unbedenklich, jedoch sollten die Leberwerte regelmäßig kontrolliert werden. Falls sich der Hormonspiegel durch die Thyreostatika-Therapie nicht normalisiert oder schwere Nebenwirkungen auftreten, muss über eine Schilddrüsen-Entfernung im zweiten Schwangerschaftsdrittel beraten werden.
Die Behandlung mit Betablockern wie Propranolol halte ich als Heilpraktiker wegen der nur symptomatischen Wirksamkeit und der möglichen Nebenwirkungen nur bei ausgeprägten Herzsymptomen für sinnvoll.
Naturheilkunde bei Schilddrüsenüberfunktion in der Schwangerschaft
Sofern bei Ihnen eine Schilddrüsenüberfunktion festgestellt wurde, kann es empfehlenswert sein, auch einen Heilpraktiker zu Rate zu ziehen. Denn während in der Schulmedizin oft schnell auf eine standardmäßige, starke Behandlung der Symptome zurückgegriffen wird, kann eine umfassende naturheilkundliche Anamnese helfen, die tatsächlichen Ursachen ausfindig zu machen.
So kommt es etwa vor, dass eine Fehlfunktion der Schilddrüse auch mit einem seelischen Ungleichgewicht zusammenhängt. Das betrifft insbesondere die Autoimmunerkrankung Morbus Basedow, bei der der Körper sich praktisch selbst zum Feind erklärt.
Als Heilpraktiker mit Schwerpunkt auf Homöopathie biete ich Ihnen individuelle und nachhaltige Wege, um einer Überfunktion der Schilddrüse entgegen zu wirken. Die Begleitung kann dabei parallel zu einer schulmedizinischen Behandlung stattfinden oder diese, gerade bei einem leichten Verlauf, nicht selten sogar ersetzen.
Knoten in der Schilddrüse während der Schwangerschaft
Eine knotige Vergrößerung der Schilddrüse (Struma nodosa) kann im Rahmen einer normalen Untersuchung der Schilddrüse festgestellt werden. Sie tritt erstmalig in der Schwangerschaft bei ca. drei bis 21 Prozent der Frauen auf.
Die häufigste Ursache für den sogenannten Kropf ist eine Unterversorgung mit Jod. Deshalb liegen die anderen Schilddrüsen-Werte bei solch einer Diagnose meistens im normalen Bereich. Die Wahrscheinlichkeit, dass eine Struma nodosa auftritt, steigt mit der Anzahl der Schwangerschaften:
- 9,4 Prozent bei der ersten Schwangerschaft
- 20,7 Prozent bei der zweiten Schwangerschaft
- 33,9 Prozent bei drei oder mehr Schwangerschaften
Wichtige Unterscheidung bei Knoten in der Schilddrüse: bösartig oder gutartig?
Wurde bei Ihnen parallel zu dem Knoten eine Schilddrüsen-Unterfunktion festgestellt, ist es zunächst wichtig, dafür zu sorgen, dass Ihre Werte wieder ein normales Niveau erreichen. Dazu sollten Sie Ihren Arzt oder Heilpraktiker konsultieren und entsprechende Parameter regelmäßig im Labor überprüfen lassen.
Im nächsten Schritt gilt es nun herauszufinden, ob der Knoten gutartig oder bösartig ist. Dafür reicht in der Regel eine normale Ultra-Schalluntersuchung aus. Eine zusätzliche Szintigraphie darf in der Schwangerschaft nicht durchgeführt werden, weil bei diesem nuklearmedizinischen Verfahren radioaktive Stoffe in den Körper eingebracht werden.
Zu Ihrer generellen Beruhigung kann ich Ihnen zudem versichern, dass die Wahrscheinlichkeit, dass es sich um einen bösartigen Knoten handelt, extrem gering ist. Laut der California Cancer Registry betrifft dies nur 14,4 von 100.000 Frauen.
Operation bei Knoten in der Schilddrüse in der Schwangerschaft – Ja oder Nein?
Bei bösartigen Knoten, den sogenannten papillären oder follikulären Schilddrüsenkarzinomen, die während der Schwangerschaft diagnostiziert wurden, wartet man mit einer Operation meist bis nach der Entbindung. Dies hängt nicht nur mit der Gefahr zusammen, die von einer Vollnarkose für Ihr ungeborenes Kind ausgeht.
Tatsächlich ist es so, dass sich Ihre Prognose in der Regel durch eine sofortige Operation gar nicht signifikant verbessert.
Eine Ausnahme bilden die sogenannten anaplastischen Schilddrüsenkarzinome oder ein zusätzlicher Lymphknotenbefall. Gleiches gilt für eine signifikante Größenzunahme des Knotens um 50 Prozent und mehr bis zur 24. Schwangerschaftswoche.
Gutartige Knoten werden nur operativ entfernt, wenn ein sehr schnelles Wachstum oder Kompressionssymptome vorliegen, das heißt, wenn es zu Atem- oder Schluckbeschwerden kommt, weil der Knoten auf Luft- oder Speiseröhre drückt.
Naturheilkunde bei Knoten in der Schilddrüse während der Schwangerschaft
In der Therapie der Hashimoto-Thyreoiditis, also der chronischen autoimmunen Schilddrüsenentzündung, die mit einer Unterfunktion einhergeht, wird von Ärzten, wenn gleichzeitig gutartige Knoten bestehen, oft hartnäckig auf eine Hormontherapie mit L-Thyroxin gedrängt. Dabei ist es nicht selten so, dass die hormonelle Stoffwechsellage dies gar nicht zwingend erfordert.
Als Heilpraktiker in München möchte ich Sie darauf hinweisen, dass es bisher keine ausreichende Studienlage gibt, die besagt, dass das Knotenwachstum auf diesem Weg verlangsamt oder verhindert wird, wie dies bei bösartigen Knoten der Fall ist.
Bevor Sie im Zweifelsfall unnötig Medikamente nehmen, lohnt es sich also, eine zweite Meinung einzuholen.
Postpartum Thyreoiditis – Autoimmunthyreoiditis nach der Geburt
In Deutschland entwickeln etwa 7 bis 8 Prozent der Frauen nach der Geburt (= postpartum) eine Autoimmunerkrankung der Schilddrüse, die Postpartum Thyreoiditis genannt wird.
Hiervon sind vor allem Frauen betroffen, bei denen bereits TPO-Antikörper nachgewiesen wurden. Ein erhöhtes Risiko für die Entwicklung einer Postpartum Thyreoiditis, die auch Wochenbett-Schilddrüsenentzündung genannt wird, haben Frauen mit einer Autoimmunerkrankung, insbesondere Typ-1-Diabetikerinnen.
In vielen Fällen verläuft diese Form der Schilddrüsenentzündung aber eher mild, ohne allzu belastende Symptome hervorzurufen, manchmal ist allerdings eine Zunahme der Beschwerden im weiteren Verlauf zu beobachten.
Eine Postpartum Thyreoiditis beginnt oft mit einer Überfunktion der Schilddrüse, die dann nach einer Weile in eine Schilddrüsenunterfunktion übergeht. Idealerweise normalisiert sich die Funktion der Schilddrüse innerhalb eines Jahres wieder, doch kommt es auch vor, dass die krankhafte Veränderung von Dauer ist.
Bei einer Postpartum Thyreoiditis sollten die Schilddrüsen- und Antikörper-Werte im Blut regelmäßig überprüft werden.
In der Unterfunktionsphase der Postpartum Thyreoiditis richtet sich die Behandlung nach der Intensität der Beschwerden. Bei einer Zunahme der Beeinträchtigungen sollte die Therapie jedoch beginnen.
Liegt der TSH-Wert über 10 mIU/l, ist in jedem Fall eine Behandlung mit L-Thyroxin notwendig.
Liegt der Wert darunter ist eine alternativmedizinische und homöopathische Behandlung ratsam.
Jodzufuhr in der Schwangerschaft
Während Schwangerschaft und Stillzeit sollten Sie auf eine ausreichende Jodversorgung achten, um die Schilddrüsenfunktion optimal zu unterstützen.
Eine dem erhöhten Bedarf entsprechende Jodzufuhr ist wichtig für die optimale Entwicklung von Ungeborenen und Säuglingen – wie zahlreiche Studien belegen.
Der Tagesbedarf bei Schwangeren und Stillenden liegt laut WHO bei 250 μg/Tag. Das ist erreichbar durch regelmäßigen Verzehr jodreicher Lebensmittel, wie Seefisch, Kartoffeln und Milchprodukte.
Aber die meisten Menschen sind in ihrem Ernährungsverhalten nicht ganz so konsequent. Von Ärzten wird daher in der Schwangerschaft die zusätzliche Einnahme von 100-150 Mikrogramm Jod pro Tag empfohlen.
Ich empfehle den Jodbedarf zuvor zu testen. Ob Sie ausreichend mit Jod versorgt sind oder die Jodzufuhr steigern sollten, können Sie leicht durch einen Urintest feststellen.
Sind Sie ausreichend mit Jod versorgt?
Vitamine: Beste Versorgung in der Schwangerschaft
Neben ausreichend Zeit für sich selbst, Muße und Zuversicht, welche die werdende Mutter in der Schwangerschaft pflegen sollte, ist es wichtig, dass Mutter und Kind mit allen nötigen Mikronährstoffen optimal versorgt sind.
Welche Vitamine und Spurenelemente sind wichtig in der Schwangerschaft?
Eine angepasste Nährstoffversorgung sollte schon bei einer Frau mit Kinderwunsch beginnen.
Mit der durchdachten Mikronährstoff-Kombination in Reinsubstanzen haben viele meiner Patientinnen während Kinderwunsch, Schwangerschaft und Stillzeit sehr gute Erfahrungen gemacht.
Nutrifem Basic, 120 Kapseln
(ausreichend für 4 Monate)
Täglich 1 Kapsel mit viel Flüssigkeit jeweils vor einer Mahlzeit einnehmen. Optimale Versorgung für schwangere Frauen, stillende Mütter sowie Frauen mit Kinderwunsch mit einem ausgewählten Spektrum an relevanten Vitaminen und Spurenelementen. Angepasst an die aktuellsten wissenschaftlichen Erkenntnisse.
Omega-3-Fettsäuren in der Schwangerschaft
Von Beginn der Schwangerschaft bis weit in die Stillzeit hinein ist Ihr (noch ungeborenes) Kind auch verstärkt auf die Versorgung mit der Omega-3-Fettsäure DHA angewiesen.
Eine ausreichende DHA-Versorgung ist Voraussetzung für eine gesunde Entwicklung des Gehirns und des zentralen Nervensystems. Der Fetus reichert vermutlich pro Woche ca. 30 mg Omega-3-Fettsäuren im Gehirn an.
Ein Mangel in dieser kritischen Phase birgt das Risiko von geistigen und psychomotorischen Entwicklungsschäden.
DHA ist in erster Linie in fettreichem Fisch enthalten. Durch die geringen Verzehrmengen davon haben viele Mitteleuropäerinnen einen Mangel. Und: Fisch ist sehr häufig mit Schwermetallen belastet und die Meere sind leergefischt.
Ich empfehle daher Omega-3 als veganes Präparat einzunehmen – in einer einzigartigen, hochdosierten Form. Aus nachhaltig kultivierten Mikroalgen gewonnen, ist es nicht nur für uns Menschen gut, sondern auch gut zum Meer.
Empfohlen wird für Frauen mit Kinderwunsch und Schwangere bis zum Ende der Stillzeit:
Omega 3 vegan Superior 800, 60 Kapseln (3 Packungen für 3 Monate)
Täglich 2 Kapseln mit viel Flüssigkeit zu einer Mahlzeit einnehmen. Das neue, einzigartig hochdosierte Omega-3-Präparat. Es liefert sensationelle 1600 mg der Omega-3-Fettsäuren EPA und DHA pro Tagesdosis.
FAQ: Schilddrüsenwerte in der Schwangerschaft
Folgende Fragen treten beim Thema „Schilddrüsenwerte in der Schwangerschaft“ besonders häufig auf:
Hat die Schilddrüse Einfluss auf eine Schwangerschaft?
Die Schilddrüse der werdenden Mutter hat sogar einen sehr großen Einfluss auf die Schwangerschaft – und umgekehrt hat eine Schwangerschaft einen tiefgreifenden Einfluss auf die Schilddrüse.
Das Thema “Schilddrüse und Schwangerschaft” sollte also bis zur Geburt des Kindes bei der Schwangerenvorsorge berücksichtigt werden. Schon in der Frühschwangerschaft ist der Bedarf des mütterlichen Organismus an Schilddrüsenhormonen deutlich höher, damit die verschiedenen Stoffwechselvorgänge, die nun auf Hochtouren laufen, reibungslos ablaufen können und während der Schwangerschaft keine Komplikationen auftreten.
Dementsprechend steigt die Produktion der mütterlichen Schilddrüsenhormone schon relativ rasch um fast 50 Prozent an. Gelingt es der Schilddrüse nicht, diesem Mehrbedarf gerecht zu werden (Hypothyreose) oder schießt sie bei der Herstellung von Hormonen über das Ziel hinaus (Hyperthyreose), kann sich dies sehr ungünstig auf die Gesundheit von Mutter und Kind bzw. auf den Verlauf der Schwangerschaft auswirken – bis hin zu einer Frühgeburt oder gar Fehlgeburt.
Deshalb plädieren Experten dafür, schon bei der Erstuntersuchung einer Schwangerschaft auch die Konzentration des TSH-Werts und der freien Hormone (fT3, fT4)im Blut bestimmen zu lassen, um eine mögliche Fehlfunktion der Schilddrüse rechtzeitig zu erkennen und gegebenenfalls zu behandeln – auch wenn die aktuelle Mutterschafts-Richtlinie (September 2023) diese Untersuchung derzeit nicht vorsieht.
Wie äußern sich Schilddrüsenprobleme in der Schwangerschaft?
Je nach zugrundeliegender Störung können unterschiedliche Symptome Schilddrüsenprobleme in der Schwangerschaft anzeigen. Grundsätzlich gilt: Wenn Sie das Gefühl haben, dass Ihre Schilddrüse an Volumen zunimmt und/oder sich knotig anfühlt, sollten Sie baldmöglich Ihre Frauenärztin oder Ihren Frauenarzt darauf ansprechen.
Auch Beschwerden wie eine verminderte Leistungsfähigkeit, Müdigkeit, trockene, brüchige Haare, Verstopfung und/oder eine depressive Verstimmung sollten näher untersucht werden, denn sie könnten durch eine Schilddrüsenunterfunktion hervorgerufen werden.
Dagegen könnten Symptome wie vermehrtes Schwitzen, Unruhe, Nervosität, Herzrasen und/oder ein erhöhter Pulsschlag auf eine Schilddrüsenüberfunktion hinweisen und sollten deshalb ebenfalls zeitnah ärztlich abgeklärt werden.
Kann eine Schilddrüsenunterfunktion in der Schwangerschaft gefährlich sein?
Eine Schilddrüsenunterfunktion in der Schwangerschaft schadet nicht nur der werdenden Mutter, sondern auch und vor allem dem Ungeborenen. Ein Mangel an Schilddrüsenhormonen hat zur Folge, dass sich das Baby nicht normal entwickelt. Dies gilt praktisch von den ersten Schwangerschaftswochen an, da der Fötus in dieser Zeit noch nicht selbst Schilddrüsenhormone herstellen kann und deshalb auf die Hormonversorgung durch seine Mutter angewiesen ist.
Häufiger Grund einer Schilddrüsenunterfunktion der Mutter ist eine autoimmunbedingte Schilddrüsenentzündung – eine Hashimoto Thyreoiditis. Manchmal erfährt die betroffene Frau erst durch eine Blutuntersuchung während der Schwangerschaft von der Erkrankung.
Umso wichtiger ist es, die Schilddrüsenwerte überprüfen zu lassen, sobald die Schwangerschaft bekannt geworden ist.
Wie sollte der Schilddrüsenwert in der Schwangerschaft sein?
Wichtigste Werte zur Beurteilung der Schilddrüsenfunktion ist der TSH-Wert und die freien Hormone (fT3, fT4).
Auch wenn es bislang keine einheitliche Regelung für die Referenzbereiche von Schilddrüsenwerten in der Schwangerschaft gibt und die Referenzwerte zudem je nach verwendeter Labormethode schwanken, richten sich hierzulande viele Ärzte nach den Empfehlungen der Arbeitsgemeinschaft Geburtshilfe, Sektion maternale Erkrankungen (AGG), die sich wiederum auf die aktuellen Leitlinien der American Thyroid Association “zur Diagnose und Behandlung von Schilddrüsenerkrankungen während der Schwangerschaft und nach der Geburt” berufen.
Danach gilt der TSH-Wert bei Feststellung der Schwangerschaft als normal, wenn er zwischen 0,1 und 4,0 mU/l liegt.
Dennoch rät die AGG zu einer weiterführenden Abklärung ab einem Wert von 2,5 mU/l (fT4- und fT3-Bestimmung sowie Test auf APO-AK), um eine Hypothyreose abzuklären.
Für Schwangere, die ein erhöhtes Risiko für die Entstehung einer Schilddrüsenerkrankung haben, sehen die aktuellen Empfehlungen der AGG einen Referenzwert von 0,1 bis 2,5 mU/l vor. Liegt der TSH-Wert unter 0,1 mU/l, muss an eine Hyperthyreose gedacht werden.
Welche Schilddrüsenwerte untersuchen in der Schwangerschaft (TSH, fT3, fT4)?
Ob alle drei Schilddrüsenwerte – TSH, fT3 und fT4 – im Rahmen der normalen Schwangerschaftsvorsorge kontrolliert werden sollten, ist umstritten. Ratsam ist, den TSH-Wert zu bestimmen. Denn er ist der aussagekräftigste Parameter zur Abklärung einer Schilddrüsenfunktionsstörung. Ist er zu hoch, könnte eine autoimmunbedingte Schilddrüsenunterfunktion (Hashimoto-Thyreoiditis) die Ursache sein, sodass sich deshalb eine Testung auf bestimmte Schilddrüsenantikörper (vor allem TPO-AK) empfiehlt.
Bei einem erniedrigten TSH-Wert besteht der Verdacht auf eine Schilddrüsenüberfunktion und es sollten außerdem die fT4- und der fT3-Konzentrationen im Blut bestimmt werden, dies gilt vor allem dann, wenn die Phase der Frühschwangerschaft vorbei ist. Gegebenenfalls wird auch in diesem Fall nach Schilddrüsenantikörpern (TSH-Rezeptor-Autoantikörper, TRAK) gesucht, die auftreten, wenn die Basedow-Krankheit für die Überfunktion der Schilddrüse verantwortlich ist.
Welcher TSH-Wert ist gefährlich in der Schwangerschaft?
Die Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM) betont in ihrer aktuellen Patienteninformation (2023), dass das Ungeborene in seiner Entwicklung bei stark erhöhten mütterlichen TSH-Werten von mehr als 10 mU/l erheblich beeinträchtigt werden kann. Gleiches gilt, wenn der TSH-Wert unter 0,1 mU/l liegt.
Wie oft wird der Schilddrüsenwert in der Schwangerschaft kontrolliert?
In Deutschland besteht zwischen den verschiedenen Fachgesellschaften kein Konsens darüber, ob regelmäßige Schilddrüsenuntersuchungen im Rahmen der normalen Schwangerschaftsvorsorge stattfinden sollten oder nicht.
Unbestritten ist jedoch, dass TSH der sensitivste Parameter einer Schilddrüsenfunktionsstörung ist und deshalb idealerweise bereits vor der Schwangerschaft bestimmt, mindestens jedoch bei der Schwangerschafts-Erstuntersuchung ermittelt werden sollte.
Dies gilt umso mehr, wenn schon Risikofaktoren bekannt sind, allen voran eine bereits vor der Schwangerschaft diagnostizierte Schilddrüsenfehlfunktion bzw. Entzündung der Schilddrüse oder eine sichtbare Schilddrüsenvergrößerung, aber auch wenn in der Familie bereits Schilddrüsenerkrankungen aufgetreten sind. Ein Typ-1-Diabetes oder eine andere Autoimmunerkrankung, schwere Adipositas (BMI über 40), wiederholte Fehlgeburten oder wenn die werdende Mutter älter als 30 Jahre ist, gelten ebenfalls als Risikofaktoren.
In all diesen Fällen macht es Sinn, Vorsicht walten und die Schilddrüsenwerte während der Schwangerschaft in regelmäßigen Abständen bestimmen zu lassen, dazu rät zum Beispiel auch die Arbeitsgemeinschaft Geburtshilfe, Sektion maternale Erkrankungen (AGG) in ihren aktuellen Empfehlungen zum Umgang mit Schilddrüsenfunktionsstörungen in der Schwangerschaft (März 2023).
Demgegenüber geht die Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM) in ihrer aktuellen Patienteninformation „Erhöhter TSH-Wert – Verdacht auf Schilddrüsenunterfunktion bei Schwangeren“ davon aus, dass eine Überprüfung des TSH-Werts mindestens einmal pro Schwangerschaftsdrittel (Stand April 2023) erst dann notwendig ist, wenn eine Schilddrüsenunterfunktion bereits bekannt ist.
Wie hoch ist das Risiko einer Fehlgeburt bei Schilddrüsenunterfunktion?
Frauen mit einer manifesten Schilddrüsenunterfunktion als Folge einer autoimmunbedingten Schilddrüsenentzündung haben ein deutlich höheres Risiko für eine Fehlgeburt als gesunde Frauen – auch dann, wenn sie keine Symptome haben und ihre Schilddrüsenhormonwerte im Normbereich liegen.
Bereits eine leichte Schilddrüsenunterfunktion in der Schwangerschaft mit TSH-Werten über 2,5 mU/l bis 5,0 mU/l kann das Risiko für ein Fehlgeburt erhöhen. In einer italienischen Studie aus dem Jahr 2010 mit über 4.000 Frauen, ohne Autoimmunerkrankung der Schilddrüse, zeigte sich in der Gruppe der Frauen mit einem erhöhten TSH-Wert von 2,5 bis 5,0 im ersten Schwangerschaftsdrittel mit 6,1 Prozent eine nahezu doppelt so hohe Fehlgeburtsrate, wie bei den Frauen mit einem normalen TSH-Wert unter 2,5. Hier lag die Fehlgeburtsrate lediglich bei 3,1 Prozent.
Was sind die Symptome einer Schilddrüsenunterfunktion?
Typische Symptome sind:
- verminderte Leistungsfähigkeit
- Müdigkeit, rasche Erschöpfung
- Antriebslosigkeit
- Depressive Verstimmung
- Empfindlichkeit gegenüber Kälte
- verminderte Schweißproduktion
- verlangsamter Herzschlag, verlangsamter Puls
- Gewichtszunahme ohne erkennbare Ursache
- Trockene, brüchige Haare
- Verstopfung
Ich begleite Sie bei Schilddrüsenproblemen in der Schwangerschaft mit Erfahrung und Feingefühl. Jetzt online Termin vereinbaren.
Autoren:
Markus Breitenberger, Heilpraktiker und Homöopath; behandelt seit über 20 Jahren in eigener Praxis in München Menschen mit Schilddrüsenerkrankungen. Autor von zahlreichen medizinischen Büchern, Fachartikeln und Blogbeiträgen zu Themen rund um Gesundheit.
Dr. Nicole Schaenzler, Philologin und Medizinjournalistin. Herausgeberin eines Gesundheitsmagazins und Fachautorin zahlreicher Bücher zu medizinischen Themen.
Quellen:
Lazarus J., et al., 2014, Eur Thyroid J Guidelines 3: 76-94, Stand Juli 2016